- Инородные тела
-
I
Иноро́дные тела́
Инородные тела (corpora aliena) — чужеродные для организма предметы, внедрившиеся в его ткани, органы или полости через поврежденные покровы или через естественные отверстия. Инородными телами являются также введенные в организм с лечебной целью протезы суставов, клапанов сердца, кровеносных сосудов, скрепляющие костные отломки спицы, стержни, пластины, различные дренажи, тампоны, шовный материал и т.п.Все И. т. (кроме вводимых с лечебной целью) в большей или меньшей степени загрязнены микроорганизмами. Инфицированные И. т. вызывают гнойное воспаление и поддерживают его длительное течение с образованием незаживающих или периодически открывающихся свищей. В некоторых случаях, например под воздействием антибиотиков, такой воспалительный процесс может стихать, вокруг И. т. формируется толстая пиогенная оболочка.По своему химическому составу И. т. могут быть биологически индифферентными, слабоактивными, активными, а также ядовитыми и радиоактивными. Незагрязненные биологически индифферентные И. т. вызывают очень слабую реакцию тканей и почти не инкапсулируются. Малоинфицированные биологически слабоактивные И. т. при относительно небольшой зоне повреждения тканей часто обусловливают умеренную воспалительную реакцию с постепенным формированием фиброзной капсулы. Такие инкапсулированные И. т. могут в течение долгого времени не вызывать клинических симптомов. Но под влиянием различных провоцирующих факторов, снижающих сопротивляемость организма (ушиб, инфекционное заболевание и т.д.), возможно обострение воспалительного процесса. Внедрение в сенсибилизированный организм И. т., содержащих чужеродные белки, может сопровождаться аллергической тканевой реакцией. Вокруг жиросодержащих И. т. возможно развитие липогранулемы (Липогранулёма). Химически активные И. т. (обломки стержня химического карандаша, кристаллы перманганата калия и т.п.) вызывают некроз окружающих тканей. И. т., содержащие ядовитые вещества, могут обусловить общую интоксикацию, а радиоактивные И. т. — местные радиационные поражения с некрозом тканей. И. т., располагающиеся вблизи крупных сосудов, иногда приводят к деструкции их стенок с формированием пульсирующей гематомы (Гематома) или развитием аррозивного кровотечения (Кровотечение). И. т., лежащие вблизи нервных стволов и в местах, которые подвергаются повышенному давлению (ладонная поверхность кисти, подошвенная поверхность стопы, область коленных и локтевых суставов, ягодичная, поясничная область и т.д.), могут вызывать болевые ощущения. Свободные внутрисуставные И. т. часто приводят к нарушению подвижности в суставе и его блокаде. Инородные тела, находящиеся в просвете желудочно-кишечного тракта и дыхательных путей, внедрившиеся в крупный кровеносный сосуд, сухожильное влагалище или серозные полости, способны мигрировать. И т., оставленные в брюшной полости во время операции (инструмент, марлевая салфетка) или попавшие в послеоперационном периоде (оторвавшийся дренаж), приводят к развитию внутрибрюшных инфильтратов, абсцессов, перитонита.В диагностике большое значение имеет анамнез (объяснение характера ранения, указание на проглатывание или введение И. т.). Заподозрить наличие И. т. в мягких тканях позволяют осмотр и пальпация. Сквозной раневой канал не исключает наличия инородных тел. Иногда пуля, металлический осколок могут залегать на большом расстоянии от входных ворот, а в ряде случаев находиться в стороне от предполагаемой проекции раневого канала. Возможности рентгенодиагностики зависят от величины и химического состава И. т. Рентгеноконтрастные И. т. легко различимы на рентгенограмме. Малоконтрастные И. т. выявляются при тщательном рентгенологическом обследовании, которое включает рентгеноскопию, рентгенографию и электрорентгенографию (Электрорентгенография), а также по показаниям — томографию (Томография), рентгенокимографию, рентгенокинематографию (Рентгенокинематография), рентгенополиграфию, стереорентгенографию, фистулографию (Фистулография) и др. малоконтрастные и неконтрастные И. т. могут быть обнаружены с помощью ультразвукового исследования (см. Ультразвуковая диагностика). Длительно незаживающие после ранения свищи и нерассасывающиеся инфильтраты, позднее нагноение в области зажившей раны часто указывают на наличие инородных тел.Поверхностно расположенные И. т. мягких тканей могут быть удалены в амбулаторных условиях с соблюдением асептики. например, занозы извлекают острой иглой или через небольшую насечку, сделанную над ней тонким остроконечным скальпелем. Швейную иглу из подкожной клетчатки или из ткани молочной железы иногда удается удалить без разреза: захватывая ткани в складку то в одном, то в другом направлении, нащупывают оба конца иглы и, нажав на один из них. извлекают иглу. Для удаления глубоко вонзившегося в ткани рыболовного крючка следует произвести выкол его острия наружу и осторожно обломить кусачками любой конец крючка. После этого крючок беспрепятственно извлекается. При наличии гнойного свища, особенно лигатурного, И. т. нередко может быть удалено через свищевой ход с помощью кровоостанавливающего зажима с тонкими браншами.Кроме И. т. мягких тканей в клинической практике встречаются И. т. глаза, уха, полости носа, глотки, пищевода, гортани, трахеи, бронхов и др. Инородные тела головного и спинного мозга — см. Черепно-мозговая травма, Позвоночно-спинномозговая травма.Инородные тела глаза. И. т. могут внедряться в конъюнктиву, роговицу или проникать внутрь глазного яблока.Инородные тела конъюнктивы (мелкие песчинки, частицы камня, металла и др.) прилипают к ней или внедряются в ее ткань. Попадание И. т. на конъюнктиву вызывает слезотечение, боль, светобоязнь, Блефароспазм, ощущение инородного тела в глазу. Для обнаружения И. т. необходимо вывернуть верхнее веко пальцами или с помощью стеклянной палочки и тщательно осмотреть конъюнктиву века и переходной складки. Поверхностно расположенные И. т. конъюнктивы удаляют ватным тампоном, смоченным антисептическим средством, например раствором этакридина лактата (риванола), 1:1000. В случае внедрения И. т. в ткань конъюнктивы необходимо закапать и конъюнктивальный мешок 0,5% раствор дикаина, а затем удалить И. т. специальной иглой или желобоватым долотцом. После удаления И. т. в конъюнктивальный мешок закапывают раствор сульфацил-натрия, 0,02% раствор фурацилина или закладывают за веки 10% мазь сульфацил-натрия в течение 3 дней.Инородные тела роговицы располагаются на ее поверхности или проникают в ткань. Глубоко в ткань роговицы внедряются обычно частицы металла. Находящиеся в роговице И. т. повреждают эпителий, создавая условия для развития инфекции (см. Кератит). Наблюдаются светобоязнь, слезотечение, блефароспазм, боли и ощущение инородного тела в глазу. При осмотре отмечается гиперемия конъюнктивы; И. т. выявляются на поверхности или в толще роговицы в виде блестящей или темной точки. Для определения характера И. т. и глубины его залегания кроме фокального освещения при помощи лупы пользуются методом биомикроскопии глаза (Биомикроскопия глаза). Инородное тело роговицы удаляют после предварительного закапывания в конъюнктивальный мешок 0,5% раствора дикаина. И. т., лежащее на роговице, снимают с ее поверхности с помощью ватного тампона, смоченного в 2% раствора борной кислоты. И г., внедрившиеся в роговицу, удаляют специальным копьем или желобоватым долотцом, из глубоких слоев роговицы И. т. извлекают с осторожностью в связи с угрозой прободения роговицы или возможною проталкивания осколка в переднюю камеру глаза. Удаление осколка из задних слоев роговицы, частично выступающего в переднюю камеру глаза, допустимо только в условиях стационара, иногда после предварительного вскрытия передней камеры и введения под осколок шпателя, удерживающего И. т. в ране роговицы. После удаления И. т. накладывают монокулярную стерильную повязку на один день. В течение последующих 3—5 дней в конъюнктивальный мешок закапывают 0,02% раствор риванола или раствор сульфацил-натрия.Внутриглазные инородные тела представляют наибольшую опасность. Они встречаются в 5—15% всех ранений глаз. При проникающих ранениях глаза внутриглазные И. т. обнаруживаются у 45% пострадавших. Относительно небольшая часть И. т. задерживается в передней половине глаза (передней камере, радужке, ресничном теле, задней камере и хрусталике). Большинство И. т. достигает заднего отдела глаза (стекловидного тела, собственно сосудистой оболочки). При наличии И. т. внутри глаза обнаруживается прежде всего входное отверстие различных размеров в роговице (чаще) или склере. Входное отверстие в склере не выявляется в случаях, когда осколок, пройдя через верхнее или нижнее веко, внедряется в глазное яблоко через склеру за пределами видимой при обследовании части глазного яблока. При внедрении инородного тела больших размеров определяется зияние раны роговицы или склеры с выпадением в рану оболочек глаза — радужки, ресничного тела, собственно сосудистой оболочки, а также стекловидного тела, хрусталика и сетчатки, возможно исчезновение передней камеры или массивное кровоизлияние в нее. При внедрении И. т. через радужку в ней определяется отверстие (травматическая колобома). При попадании И. т. через зрачок, как правило. наблюдается травма хрусталика, сопровождающаяся обычно его помутнением (см. Катаракта).Наличие И. т. в глазу всегда вызывает ответную реакцию со стороны тканей глаза. При внедрении крупных медных и латунных И. т., а также И. т. растительного происхождения развивается экссудативно-альтеративная реакция с образованием абсцесса. При наличии мелких медных и латунных И. т. глаза бурная экссулативная реакция отсутствует, высвободившиеся соли меди постепенно откладываются во всех оболочках — развивается халькоз глаза. При длительном пребывании в глазу химически инертных или малоактивных И. т. (частицы стекла, алюминия, камня) вокруг них возникает продуктивная реакция, завершающаяся образованием капсулы. И. т., содержащие железо, приводят к сидерозу глаза. При этом под передней капсулой хрусталика появляются коричневые отложения, радужка становится желто-коричневой, развивается дистрофия сетчатки, в результате которой снижается зрение.Для выявления И. т. глаза необходимо тщательное клиническое обследование больного, в т.ч. с помощью фокального освещения, биомикроскопии, офтальмоскопии и других специальных методов исследования (см. Глазное дно, Обследование больного офтальмологическое). Обнаружить И. т. помогают следующие признаки: наличие проникающей раны в фиброзной оболочке глаза (роговица, лимб, склера), раневого канала в роговице, радужке или хрусталике: несоответствие между величиной раны и остротой зрения, значительное понижение зрения при небольшом ранении глаза; пузырьки воздуха в стекловидном теле, появляющиеся в течение первых суток после ранения; глубокая передняя камера и гипотония глаза; развитие ирита или иридоциклита. Фокальное освещение и биомикроскопия позволяют выявить И. т. в роговице, передней камере, хрусталике, стекловидном теле. Для диагностики И. т. глаза может быть использовано исследование с помощью инфракрасной щелевой лампы. Во всех случаях проникающих травм глаза или при подозрении на них следует проводить рентгенографию. При этом отсутствие тени на рентгенограммах не является бесспорным свидетельством отсутствия И. т. в глазу. Информативным методом является ультразвуковое исследование, при котором можно выявить различные патологические изменения в глазу, в т.ч. наличие в нем И. т. Используют также метод электролокации, основанный на изменении индуктивности катушки контура генератора при попадании в его поле металлического предмета. Появление звуковых или световых сигналов аппарата свидетельствует о наличии в глазу металлического И. т. С целью определения магнитных свойств осколка нередко применяют так называемую магнитную пробу на смещение осколка. Ее проводят с помощью ручного электромагнита средней мощности. Магнит приближают к роговице, включают и выключают ток; при правильно и осторожно проведенной пробе магнитное И. т. слегка поворачивается в сторону магнита. Более щадящей является проба Гейликмана, для проведения которой голову больного помещают в соленоид большого электромагнита. При включении и выключении тока И. т., имеющее магнитные свойства, начинает колебаться.Удаляют И. т. глаза в стационаре оперативным путем либо с помощью глазного магнита. При проникающем ранении глаза, особенно сопровождающемся внедрением в его полость И. т., необходимо профилактически вводить антибиотики под конъюнктиву и внутримышечно для предупреждения развития инфекции, что может привести к Иридоциклиту, Панофтальмиту, Эндофтальмиту.Инородные тела уха. Обычно они задерживаются в начальном (хрящевом) отделе наружного слухового прохода, но могут попадать в его костную часть. Большие И. т., полностью закупоривая просвет наружного слухового прохода, снижают слух, причиняют боль; отмечаются рефлекторный кашель, напоминающий астматический, тошнота, рвота. Иногда небольшие инородные тела могут длительное время находиться в наружном слуховом проходе бессимптомно. Нередко их обнаруживают при профилактическом осмотре, отоскопии (Отоскопия).Неразбухающие И. т. удаляют путем промывания уха из шприца Жане (емкостью 100—150 мл) струей воды с добавлением раствора фурацилина, слабого раствора перманганата калия (см. Промывание уха). Разбухающие И. т. (например, горох, фасоль) предварительно обезвоживают, закапывая в ухо 70% спирт, а затем вымывают водой или удаляют крючком. Кусочки бумаги, грифель карандаша извлекают крючком. Попавших в слуховой проход насекомых умерщвляют, закапывая стерильное масло (вазелиновое, подсолнечное, камфорное), а затем вымывают. Промывание уха противопоказано при перфорации барабанной перепонки (во избежание гнойного отита), при И. т., полностью обтурирующих костную часть наружного слухового прохода (струя воды проталкивает их еще глубже). И. т. округлой формы не следует удалять пинцетом, т.к. при этом возможно проталкивание их в более глубокие отделы, в т.ч. в барабанную полость. В таких случаях у большинства больных возникает острый Отит. Наблюдаются и более тяжелые осложнения: лабиринтит, менингит.Инородные тела полости носа (семена растений, кусочки овощей, бумаги, пуговицы, шарики, булавки и др.) встречаются преимущественно у детей. В большинстве случаев И. т. попадают в полость носа во время игры и локализуются в нижнем носовом ходе. Возможно попадание И. т. в полость носа через хоаны при рвоте. Отмечают рефлекторное чиханье, слезотечение, одностороннее затруднение носового дыхания. При длительном пребывании И. т. в полости носа появляются сукровичные, гнойные выделения обычно из одной половины носа, часто с гнилостным запахом; возможно развитие синусита. Иногда И. т. инкрустируются солями кальция и фосфора с образованием ринолитов. Для выявления И. т. носа проводят переднюю и заднюю риноскопию (Риноскопия), рентгеноконтрастные И. т. выявляют с помощью рентгенографии. Длительно находящиеся в полости носа И. т. удаляют с помощью крючков или щипцов под местной анестезией (2—3% раствором кокаина) или под общей анестезией с предварительным закапыванием в нос сосудосуживающих средств (2—3% раствора эфедрина и др.). Представляют опасность попытки извлечь И. т. из полости носа пинцетом, т.к. при этом возможно их проталкивание глубже с последующей аспирацией.Инородными телами глотки чаще являются кости, особенно рыбные, которые застревают в небных миндалинах, в слизистой оболочке задней стенки глотки, в носовой и гортанной части глотки. Характерны жалобы на боль при глотании, слюнотечение, затруднение глотания, а иногда и дыхания. При длительном нахождении И. т. в глотке и окружающих тканях развивается воспалительный процесс. И. т. обнаруживаются при осмотре носовой части глотки (задняя риноскопия), гортанной части глотки (непрямая или прямая Ларингоскопия). И. т. глотки удаляют обычно под местной анестезией (2—3% раствором кокаина).Инородные тела гортани, трахеи и бронхов чаще наблюдаются у детей. Нередко И. т, аспирируют лица, находящиеся в состоянии алкогольного опьянения, при котором ослабевает кашлевой рефлекс.Инородные тела гортани всегда вызывают приступообразный рефлекторный кашель. При И. т., фиксированных между голосовыми складками, часто наблюдается охриплость вплоть до афонии. При крупных И. т. гортани у больных могут появиться симптомы дыхательной недостаточности (Дыхательная недостаточность): раздувание крыльев, носа, втягивание межреберных промежутков, над- и подключичных ямок при вдохе, цианоз кожи и видимых слизистых оболочек, вплоть до асфиксии (Асфиксия) из-за отека гортани. Диагноз ставят на основании анамнеза, клинических симптомов, результатов ларингоскопии, данных рентгенологического исследования.При декомпенсированном стенозе гортани и асфиксии показана срочная трахеотомия (см. Трахеостомия). При удовлетворительном состоянии показана госпитализация в специализированное отделение. И. т. гортани удаляют под местной анестезией у взрослых и под кратковременной общей анестезией у детей. Проводят прямую ларингоскопию, И. т. захватывают щипцами, осторожно высвобождают из окружающих тканей и извлекают. Во время удаления И. т. может сместиться и вызвать внезапную асфиксию, что нужно предвидеть и иметь наготове все необходимое для срочной трахеотомии.Инородные тела трахеи и бронхов. Случайное внедрение различных инородных тел (чаще всего кусочков пищи, воды или рвотных масс при аспирации из полости рта) в дыхательные пути может чрезвычайно быстро привести к асфиксии, развитию терминального состояния и к смерти, если пострадавшему не будет оказана немедленная помощь. В связи с этим мероприятия, направленные на скорейшее удаление И. т. из верхних дыхательных путей, можно отнести к реанимационным даже тогда, когда к ним прибегают еще при удовлетворительной сердечной деятельности и сохраненном сознании пострадавшего.Попаданию И. т. в верхние дыхательные пути препятствуют два защитных механизма: рефлекторное закрытие надгортанником входа в голосовую щель при глотании и кашель, возникающий также рефлекторно. Аспирация И. т. может произойти, если человек, разговаривая во время еды (при наличии пищи во рту) делает быстрый форсированный вдох для продолжения разговора. При этом защитное движение надгортанника запаздывает. Еще более вероятна аспирация И. т. из-за угнетения глоточного рефлекса при поражениях ц.н.с., передозировке снотворных средств и транквилизаторов, отравлениях и коматозных состояниях, утоплений и др.Чтобы рефлекторно возникающий кашель приводил к удалению И. т. из верхних дыхательных путей, человек должен предварительно глубоко вдохнуть; последующий выдох (независимо от желания человека) начинается при закрытой голосовой щели; давление в нижних дыхательных путях при этом резко повышается, и в момент последующего рефлекторного открытия голосовой щели струя воздуха, идущая из голосовой щели с очень большой силой и скоростью, выталкивает И. т. Если И. т. располагается в области голосовой щели или подсвязочного пространства, предварительный глубокий вдох невозможен, а настойчивая попытка его произвести может еще более сместить вглубь И. т. Аспирация И. т. вызывает внезапный резкий кашель, затруднение дыхания, часто сопровождающиеся цианозом; иногда возникает удушье с потерей сознания. В случае частичной обтурации трахеи появляется шумное, стенотическое дыхание. В первые 1—2 мин после попадания И. т. сознание у человека сохранено и он может имитировать кашлевые толчки двумя последовательными приемами. Необходимо перестать разговаривать, звать на помощь, задержать дыхание и произвести 3—5 резких кашлевых движений за счет остаточного воздуха, который всегда имеется в легких после обычного нефорсированного выдоха. Если выполнение этого приема не привело к удалению И. т, пострадавший должен двумя сцепленными руками 3—4 раза резко надавить на эпигастральную область (рис. 1, а) или быстро наклониться вперед, упираясь животом в спинку стула и как бы перевешиваясь через нее (рис. 1, б). Повышенное давление, создающееся в брюшной полости при выполнении этих приемов, передается через диафрагму на грудную полость и способствует выталкиванию И. т. из верхних дыхательных путей.Если самопомощь по каким-либо причинам невозможна или не эффективна, пострадавшему должна быть оказана помощь другим лицом путем последовательного проведения двух приемов. Эти приемы также имитируют эффект естественного кашля, т.е. создают повышенное давление в дыхательных путях ниже места их обтурации И. т. и за счет возникающего градиента давления между дыхательными путями и полостью рта смещают И. т. в ротовую полость и далее наружу. Оказывающий помощь проксимальной частью ладони наносит пострадавшему 3—4 отрывистых сильных удара по позвоночнику на уровне лопаток (рис. 2, а). Этот прием можно использовать при внезапно развившейся обструкции верхних дыхательных путей у грудных детей. Поместив ребенка вниз головой на предплечье своей руки и удерживая его в таком положении двумя пальцами за плечики, наносят 3—4 удара по межлопаточной области. После этого И. т. может само выпасть изо рта.К выполнению второго приема прибегают, если первый не дал должного эффекта. Оказывающий помощь располагается позади стоящего пострадавшего и обхватывает его руками. Кулак одной руки помещают на эпигастральную область пострадавшего посередине между мечевидным отростком и пупком. Ладонь второй руки кладут на кулак первой. Тремя-четырьмя резкими движениями прижимают пострадавшего к себе; направление движения рук по отношению к пострадавшему должно быть спереди назад и несколько снизу вверх (рис. 2, б). При этом повышается давление в брюшной полости, передающееся через диафрагму на грудную полость, а создаваемый градиент давления (как и при выполнении первого приема) способствует смещению И. т. в ротовую полость. Если пострадавший сидит, не следует пытаться поднять его, надо обхватить его обеими руками и отрывистыми движениями рук прижимать к спинке стула и к себе. Если пострадавший находится в бессознательном состоянии и лежит на полу, его следует немедленно положить на спину лицом вверх. При отсутствии самостоятельного дыхания — восстанавливают проходимость дыхательных путей запрокидыванием головы пострадавшего назад. Если самостоятельное дыхание не восстанавливается — производят 2—3 вдоха изо рта в рот. Если грудная клетка пострадавшего не расширяется, устанавливают диагноз асфиксии вследствие попадания И. т. в верхние дыхательные пути с учетом собранных данных о случившемся и оценки окружающей обстановки (наличие остатков несъеденной пищи, мелких предметов, которыми играл ребенок, цианоз лица и т. п.). Оказывающий помощь становится на колени сбоку от пострадавшего на уровне его грудной клетки; энергичным быстрым движением поворачивает его на бок лицом к себе, удерживая в положении на боку; проксимальной частью ладони наносит 2—3 отрывистых удара по межлопаточной области пострадавшего (рис. 2, в) и вновь кладет его на спину; приоткрывает рот пострадавшего, осматривает его или обследует пальцем. Если И. т. во рту нет, оказывающий помощь помещает проксимальную частью ладони одной своей руки на эпигастральную область пострадавшего между мечевидным отростком и пупком, другую ладонь — на тыл первой и производит 3—4 энергичных надавливания по направлению к позвоночнику пострадавшего и несколько снизу вверх (рис. 2, г). Затем открывает рот пострадавшего (рис. 3, а, б), извлекает пальцем сместившееся из дыхательных путей И. т. (рис. 3, в) и возобновляет искусственное дыхание изо рта в рот, следя за экскурсиями грудной клетки в такт проводимого дыхания. Следует контролировать ширину зрачков и наличие пульса на сонной артерии; при отсутствии пульса начинают одновременный непрямой массаж сердца (см. Реанимация). В условиях медицинского учреждения пострадавшему в бессознательном состоянии следует произвести прямую ларингоскопию, извлечь И. т., после чей продолжить реанимационные мероприятия. Если ларингоскопию выполнить не удается, срочно применяют коникотомию (Коникотомия).Инородные тела органов грудной полости и диафрагмы. Инородные тела легких попадают в легочную ткань в результате проникающих ранений грудной клетки или (чаще у детей) в результате аспирации. В момент проникновения И. т. в легкое обычно наблюдается кашель с кровянистой пенистой мокротой. Длительно находящиеся в легочной ткани И. т. часто сопровождаются воспалительным процессом, вплоть до образования абсцесса, а иногда и гангрены легкого. Если вокруг И. т. не развивается гнойное воспаление, то оно может в течение длительного времени не вызывать никаких расстройств. Но под действием факторов, снижающих реактивность организма, возможно развитие воспалительного процесса в легких даже поеме длительного бессимптомного нахождения в них И. т. Рентгенологическое исследование позволяет обнаружить изменения в легких и плевре, кровоизлияния в ткань легкого, абсцессы, фиброзные изменения, плеврит, ателектаз. И. т., проецирующиеся у внутреннего края ребер, могут располагаться в плевре, паракостальной гематоме, не проникая в ткань легкого. В этих случаях дифференцировать внутриплевральную и внутрилегочную локализацию И. т. помогают наблюдения за его движениями во время нюха и выдоха, снимки грудной клетки, произведенные на вдохе и выдохе. При наличии воздуха в плевральной полости достоверным признаком внутриплевральной локализации И. г. является его перемещение при изменении положения тела исследуемого. Если И. т. локализуется в поверхностных слоях легкого, то при наложении искусственного пневмоторакса оно смещается вместе с легким в сторону корня. При более глубоком расположении И. т. в легком важно установить соотношение его с элементами корня легкого, бронхами и крупными сосудами. Этому способствуют снимки грудной клетки в прямой и боковой проекциях, томография, а иногда и ангиопульмонография (см. Ангиография).Сразу после ранения оперативному удалению подлежат все крупные И. т. легких. В ранние сроки операция технически легче выполнима, меньше вероятность развития осложений. В отдаленные сроки показано извлечение И. т., пребывание которых в легких сопровождается развитием осложнений (абсцессы, повторные пневмонии и т.п.). При абсолютно бессимптомном длительном нахождении И. т. в легких показано динамическое наблюдение, если при ангиографии не выявляется изменений в сосудах в области их расположения. В поздние сроки при наличии воспалительного процесса вокруг И. т. прибегают к сегментарной резекции легкого, а иногда к лобэктомии (см. Легкие (Лёгкие), операции).Инородными телами плевральной полости чаще являются тампоны, фрагменты дренажных трубок, обрывающихся при извлечении дренажа, установленного в ходе той или иной внутригрудной операции. В связи с этим для дренирования плевральной полости нельзя использовать резиновые трубки, многократно подвергавшиеся стерилизации и потерявшие прочность. В плевральной полости могут оказываться также иглы, введенные чрескожно. При этом конец иглы при дыхательных движениях повреждает ткань легкого, обусловливая развитие пневмоторакса. В последующем пневмоторакс рассасывается, и игла оказывается в превральной полости, иногда на значительном расстоянии от места вкола. Показанием к удалению И. т. плевральной полости служит опасность развития или имеющееся нагноение, поддерживаемое И. т.Инородные тела средостения и диафрагмы появляются обычно в результате огнестрельных ранений. Если при ранении области средостения не произошло повреждения жизненно важных органов, то иногда И. т. может долгое время не вызывать никаких расстройств.Инородные тела средостения при рентгеноскопии и на рентгенограммах грудной клетки в прямой проекции иногда трудно различимы. При исследовании в боковой проекции И. т. переднего средостения располагаются непосредственно за грудиной в ретростернальном пространстве и нередко граничат с тенью сердца или трахеи. При дыхании И. т., расположенные в верхней части переднего средостения, практически не смещаются. И. т. локализующиеся в клетчатке нижнего отдела переднего средостения, как правило, при глубоком вдохе смещаются кверху (одновременно с ребрами), а при надавливании на мечевидный отросток — кзади. При нахождении И. т. в верхних отделах заднего средостения иногда можно наблюдать смещение И. т. во время глотательных движений.Для определения соотношения И. т. и диафрагмы применяют боковые и тангенциальные снимки, а также томографию. И. т., расположенные в диафрагме, совершают при дыхании движения, сходные по направлению и амплитуде с движениями соответствующих участков диафрагмы. Смещение И. т. диафрагмы при дыхании можно определить по снимку, произведенному на одну пленку с двойной экспозицией (на вдохе и выдохе). Рентгенокимография и Рентгенокинематография позволяют установить как направление движений И. т. и диафрагмы, так и их амплитуду, что особенно важно при исследовании диафрагмы, фиксированной спайками, и тех ее участков, где смещения в норме выражены слабо (например, в сухожильном центре, переднем скате и др.). В некоторых случаях для определения соотношения И. т. и диафрагмы прибегают к наложению искусственного пневмоторакса (я случае наддиафрагмальной локализации И. т.) или Пневмоперитонеума (для определения поддиафрагмальной локализации И. т. и установления возможного ранения диафрагмы).Инородные тела перикарда и сердца встречаются редко, наблюдаются обычно у взрослых. Чаще отмечаются И. т. мышцы сердца, чрезвычайно редко — И. т. его полостей, например фрагменты венозных и сердечных катетеров. И. т. полостей сердца могут мигрировать, приводя к эмболии. Своеобразными И. т. сердца являются искусственные клапаны сердца, тефлоновые заплаты, электроды, вшиваемые при операциях на сердце. Металлические И. т. выявляют путем полипозиционного исследования (см. Рентгеноскопия). Иногда трудно установить, где находятся И. т. — в перикарде или в наружных слоях миокарда. В этом случае используют рентгенокимографию. При расположении И. т. в полости перикарда и наличии в ней воздуха или жидкости можно наблюдать его смещение при перемене положения больного. И. т. расположенное в миокарде, смещается синхронно с пульсацией сердца, находящееся в полостях сердца совершает беспорядочные вихревые движения, вызванные током крови. Зная рентгеноанатомическую проекцию полостей сердца, можно определить локализацию И. т. Для уточнения локализации И. т. в межжелудочковой или межпредсердной перегородках, а также в клапанах или сосочковых мышцах сердца применяют ангиокардиографию (см. Ангиография). Показания и противопоказания к удалению И. т. сердца рассматриваются в каждом случае индивидуально.Инородными телами пищевода могут быть кости, пуговицы, зубные протезы и т.п. У лиц пожилого возраста иногда наблюдается обтурация пищевода плохо прожеванным мясом. Нередко в пищеводе последовательно застревают несколько кусочков мяса, которые вследствие усиленной перистальтики вскоре собираются в один большой ком. Множественные И. т. могут оказаться следствием попыток протолкнуть имеющиеся И. т. путем проглатывания кусков мяса или корок хлеба. Нередко И. т. наблюдаются у лиц, страдающих частичным сужением пищевода в результате его ожога.Наиболее часто острые И. т. (преимущественно кости) застревают в шейной части пищевода и значительно реже в грудной, соответственно местам физиологических сужений Пищевода (рис. 4). Крупные тупые И. т., например монеты, застревают преимущественно в грудной части, где также происходит обтурация пищевода плохо прожеванной плотной пищей. Если И. т. имеет большую длину, один конец его может располагаться в пищеводе, а второй упираться в стенку желудка, в области большой кривизны. Изредка И. т может находиться в пищеводе длительное время и вызывать рубцовые изменения его стенок.Клиническая картина зависит от формы и размеров И. т. Если поверхность И. т. гладкая, пострадавшие ощущают застревание проглоченного предмета в пищеводе, давление и стеснение в груди. Последующие глотки не приносят облегчения, вскоре присоединяется боль в груди, связанная с развитием эзофагоспазма. Появляется Дисфагия, выраженность которой зависит от степени перекрытия просвета пищевода И. т. Плоские предметы (монета, пуговица) могут не вызывать дисфагии. При полной обтурации пищевода возникает срыгивание (так называемая пищеводная рвота) жидкостью и пищей, скапливающимися над местом обтурации. Срыгивание приносит временное облегчение. При острых И. т. основным симптомом является боль, усиливающаяся при глотании, которая чаще локализуется в области шеи и верхней части грудной клетки, иррадиирует в межлопаточное пространство и не всегда строго соответствует уровню расположения И. т. Аналогичные симптомы возникают и могут сохраняться в течение 1—2 дней также при нанесении царапины в пищеводе острым И. т., самостоятельно опустившимся в желудок. Этим объясняется. что у ряда пациентов, обращающихся с жалобами на застревание в пищеводе И. т., его не удается обнаружить. Наиболее опасны И. т. пищевода) детей. Одним из симптомов, указывающим на наличие И. т. в пищеводе у детей первых месяцев и лет жизни, может быть расстройство дыхания. Оно обусловлено тем, что И. т., застрявшее в пищеводе на уровне первого физиологического сужения, сдавливает гортань, вызывая ее отек.Инородные тела пищевода могут приводить к тяжелым осложнениям: перфорации пищевода и развитием гнойного Медиастинита, Плеврита, прекардита или узурации крупного сосуда со смертельным кровотечением; полной непроходимости пищевода вследствие его обтурации. При перфорации или пролежне грудной части пищевода болезнь и воспалительный инфильтрат на шее отсутствуют. В этих случаях большое диагностическое значение имеет появление подкожной эмфиземы на шее, которая проявляется крепитацией при пальпации, видна на рентгенограмме, а при осмотре обнаруживается как своеобразная припухлость без воспалительной реакции. Одновременно начинают развиваться симптомы медиастинита с нарастающей интоксикацией.Диагностика И. т. пищевода основывается на данных анамнеза, оценке клинической картины, результатов эзофагоскопии (Эзофагоскопия), рентгенологические исследования. Рентгеноконтрастные И. т. пищевода легко выявляются на рентгенограммах в прямой и боковых проекциях. Неконтрастные И. т. выявляются при рентгеноскопии с густой бариевой взвесью. Наиболее трудно диагностировать мелкие И. т. (например кости), внедрившиеся в стенку пищевода.Опасность развития тяжелых осложнений требует экстренного удаления И. т. пищевода с помощью эзофагоскопа или фиброэзофагоскопа. Удаляют И. т. пищевода в хирургическом отделении, располагающем возможностью произведения экстренной операции (в т.ч. и трансплевральной) в случае перфорации пищевода. Недопустимы манипуляции вслепую корнцангом, монетоловкой и подобными им инструментами, т.к. при этом возможны серьезные осложнения. Удалять И. т. из пищевода можно под местной анестезией, однако при неудавшейся попытке манипуляцию прекращают. В этих случаях показана общая анестезия с введением миорелаксантов и интубацией трахеи. Полное расслабление скелетной мускулатуры, а также поперечнополосатых мыщц глотки и верхней трети пищевода облегчает извлечение И. т. и сводит до минимума опасность перфорации. При достаточно крупных И. т., обтурации пищевода плохо прожеванной пищей, а также детям, легко возбудимым пациентам и психически больным эзофагоскопию проводят под общей анестезией.После извлечения И. т. больным по показаниям проводят контрольную контрастную рентгенографию пищевода с целью выявления признаков возможной перфорации, а при ее обнаружении — экстренную операцию.Инородные тела желудка и кишечника встречаются у людей разного возраста. Большинство И. т. беспрепятственно проходит по желудочно-кишечному тракту и выводится естественным путем. Задерживаются И. т., имеющие достаточно большие размеры или острые края и шипы. Застреванию И. т. способствуют патологические изменения различных отделов желудочно-кишечного тракта (рубцовое или опухолевое сужение, сегментарный спазм, воспалительный инфильтрат и др.).Чаще всего И. т. попадают в желудочно-кишечный тракт с пищей. Иногда наблюдается умышленное проглатывание И. т. психически больными. Часто проглатывают те или иные предметы маленькие дети. Нередки случаи, когда в желудочно-кишечный тракт ребенка попадает ртуть из надкусанного медицинского термометра. Опасности это не представляет, т.к. металлическая ртуть в желудочно-кишечном тракте не всасывается и выводится из организма. Множественные крупные И. т. желудка встречаются у психически больных, которые могут проглотить десятки и даже сотни разнообразных предметов (гвозди, крючки от сеток больничных коек, ложки, термометры и т.п.). Относительно мелкие И. т., даже имеющие острые края, как правило, свободно эвакуируются в кишечник, но тяжелые металлические предметы (дробь) иногда инкапсулируются в стенке желудка. Острые предметы изредка внедряются в слизистую оболочку; при этом возможен сквозной прокол стенки желудка (длинной иглой, булавкой) с развитием Перитонита. Крупные И. т., длительно находящиеся в желудке, могут обусловить пролежень стенки с кровотечением или прободением. И. т. животного или растительного происхождения могут образовывать в желудке так называемые безоары. Трихобезоары образуются из клубков проглоченных волос, фитобезоары из растительных волокон и косточек плодов. Безоары постепенно увеличиваются в размере и могут заполнять почти весь просвет желудка.В двенадцатиперстной кишке, имеющей фиксированные изгибы, нередко застревают иглы и другие длинные предметы, которые могут перфорировать кишечную стенку.В тонкой кишке тупые И. т. задерживаются редко, однако известны случаи развития обтурационной кишечной непроходимости вследствие стойкого спазма кишки в зоне расположения крупного И. т. (фруктовая косточка, безоар, желчные камни и т.д.). Острые И. т. могут вызвать перфорацию любого отдела кишечника. Иногда перфорировавшая кишечную стенку игла инкапсулируется, однако чаще прокол приводит к перитониту или развитию ограниченного абсцесса. При проколе острым И. т. брыжеечного края кишки образуется абсцедирующий инфильтрат, который при обследовании и даже при операции может быть принят за злокачественную опухоль.В толстой кишке продвигающиеся сверху И. т. задерживаются редко, но иногда наблюдается перфорация стенки кишки (особенно, слепой и сигмовидной) острыми И. т. В прямую кишку И. т. попадают, проходя по желудочно-кишечному тракту, или через заднепроходное отверстие при медицинских процедурах (например, обломившийся наконечник клизмы), ректальной мастурбации, а также в результате преступных действий. Клинически отмечают резкие боли, тенезмы, запор, выделения крови и слизи из прямой кишки. Перфорация прямой кишки может привести к развитию Перитонита, парапроктита, флегмоны тазовой клетчатки и др.Удалению подлежат все крупные И. т., которые не могут выйти самостоятельно. Боли в животе, симптомы обтурации, кровотечение или малейшие признаки раздражения брюшины являются показаниями к экстренному вмешательству.При проглатывании игл, булавок больного необходимо госпитализировать для клинического наблюдения и рентгенологического контроля за пассажем И. т. по желудочно-кишечному тракту. В большинстве случаев иглы в течение нескольких дней выходят самостоятельно. Из желудка и двенадцатиперстной кишки иглу иногда удаляют гастродуоденофиброскопом, из толстой кишки — колонофиброскопом (см. Гастроскопия, Колоноскопия). Из прямой и дистального отдела сигмовидной кишки иглу извлекают через ректороманоскоп (см. Ректороманоскопия). Крупные И. т. из прямой кишки удаляют через задний проход с помощью ректальных зеркал. Используют общую анестезию с миорелаксантами.Крупные И. т. из желудка, тонкой и толстой кишок извлекают посредством лапаротомии с гастротомией (см. Желудок, операции) или энтеротомией (см. Кишечник, операции).Инородные тела почки, мочевого пузыря и мочеиспускательного канала. И. т. почки попадают в паренхиму или чашечно-лоханочную систему при проникающих слепых ранениях (пули, дробь и др.). Вначале отмечается гематурия. В дальнейшем И. т. либо инкапсулируются и клинические симптомы отсутствуют, либо развивается воспалительный процесс и появляется ишурия. И. т. почки удаляют оперативным путем. Известны случаи миграции мелких И. т. из почечной лоханки через мочеточник в мочевой пузырь. В мочевой пузырь И. т. обычно попадают по мочеиспускательному каналу (чаще всего карандаши, авторучки, термометры, шпильки, проволока и т.п.). В редких случаях в мочевом пузыре остается часть инструмента в результате неудачно выполненных медицинских инструментальных манипуляций (катетеры, бужи и др.). Продолжительное пребывание И. т. в мочеиспускательном канале или мочевом пузыре сопровождается воспалительной реакцией, И. т. инкрустируется солями, формируются камни, возникают пролежни, мочевые затеки и свищи. Наблюдаются дизурия, тотальная или терминальная Гематурия, а при развитии воспалительного процесса в мочевом пузыре — пиурия. При подозрении на И. т. уретры или мочевого пузыря больной должен быть направлен к урологу. Диагноз основывается на данных анамнеза, эндоскопического и рентгенологического исследований. Инородные тела мочевого пузыря и мочеиспускательного канала удаляют инструментальным или оперативным путем.Инородными телами влагалища и матки могут быть иголки, проволока, спицы, обломки инструментов, деревянные или пластмассовые палочки, марлевые и ватные тампоны, а также резиновые кольца и металлические колпачки, введенные с лечебной или контрацептивной целью.Инородные тела влагалища встречаются при травме наружных половых органов, мастурбации, психопатии, криминальном прерывании беременности. Нередко И. т. попадают во влагалище у девочек дошкольного возраста (кнопки, мелкие игрушки, пуговицы, заколки и т.д.). В пубертатном возрасте И. т. вводят с целью мастурбации. Длительное пребывание И. т. во влагалище приводит к вульвовагиниту (см. Кольпит), задержке мочи, повреждению стенки влагалища, пролежням с образованием влагалищно-прямокишечных свищей. Возможно проникающее ранение стенок влагалища с повреждением органов малого таза, брюшной полости, мочевого пузыря или прямой кишки. Травма стенок влагалища, как правило, сопровождается значительным кровотечением и требует оказания неотложной помощи. Диагноз И. т. влагалища устанавливают обычно при влагалищном (у девочек — ректальном) исследовании и осмотре влагалища с помощью зеркал, кольпоскопии. Перед удалением И. т. рекомендуется ввести во влагалище стерильное вазелиновое или растительное масло. При подозрении на ранение или травму влагалища И. т. необходимо извлекать в условиях операционной. У девочек при упорных, не поддающихся консервативному лечению вульвовагинитах необходимо исключить наличие И. т. влагалища.Инородные тела матки. И. т. в полость матки чаще всего вводят с контрацептивной целью. Применяют рентгеноконтрастные полиэтиленовые или нейлоновые спирали, петли, зонтики, металлические кольца и их модификации, которые при введении в клинических условиях, как правило, не вызывают осложнений. И. т., введенные в полость матки для прерывания беременности в нестерильных условиях, могут привести к тяжелым септическим осложнениям или к перфорации матки с развитием перитонита.Неинфицированные И. т. небольших размеров могут инкапсулироваться и инкрустироваться солями, находиться в полости матки долгое время без клинических проявлений или сопровождаться длительными и обильными менструациями. Инфицирование вызывает воспалительный процесс в матке, при этом наблюдаются повышение температуры тела, боли в низу живота, иногда схваткообразного характера, межменструальные кровянистые или гноевидные выделения.Для диагностики И. т. матки используют гистероскопию (Гистероскопия), гистеросальпингографию, метрографию, ультразвуковое исследование. Лечение зависит от общего состояния больной, давности процесса и характера осложнений. И. т. следует извлекать в условиях операционной. В последующем проводят противовоспалительную терапию.
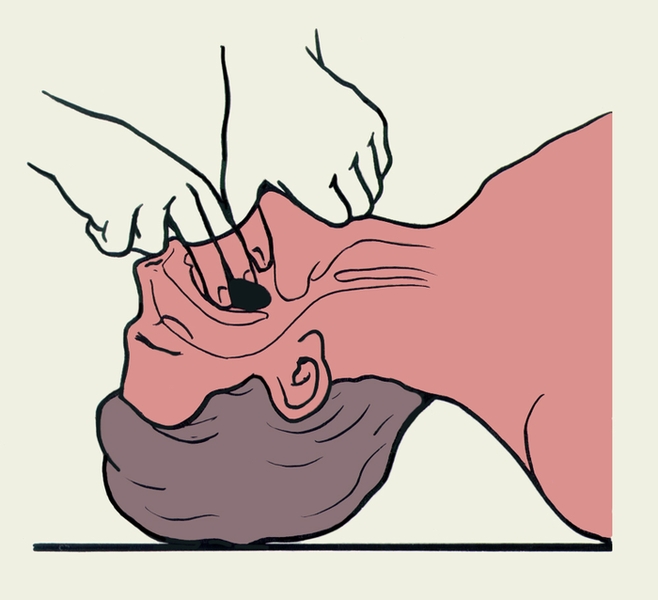 Рис. 3в). Схематическое изображение извлечения сместившегося из дыхательных путей инородного тела.
Рис. 3в). Схематическое изображение извлечения сместившегося из дыхательных путей инородного тела.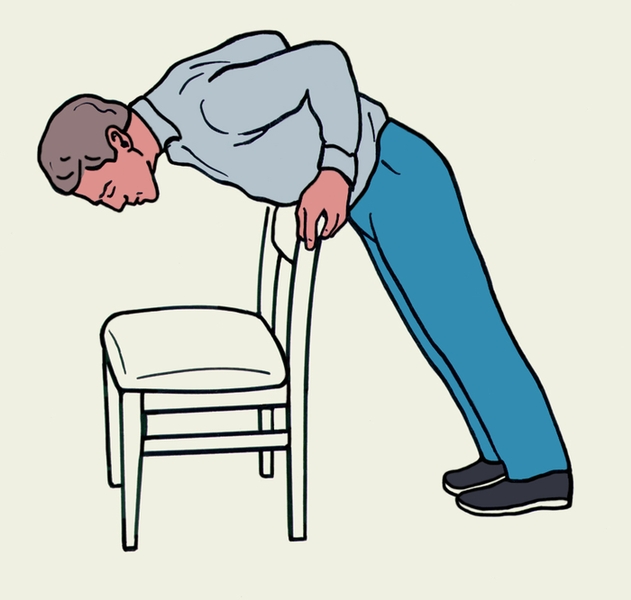 Рис. 1б). Приемы самопомощи при аспирации инородного тела: быстрый наклон туловища вперед с упором верхней частью живота на спинку стула.
Рис. 1б). Приемы самопомощи при аспирации инородного тела: быстрый наклон туловища вперед с упором верхней частью живота на спинку стула.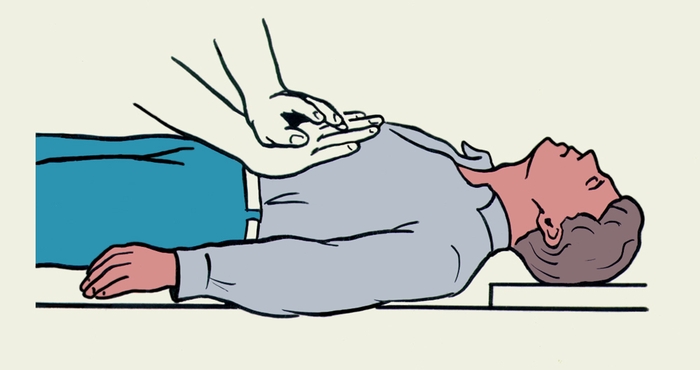 Рис. 2г). Приемы первой помощи пострадавшему, находящемуся без сознания, при аспирации инородного тела: толчкообразное надавливание обеими руками на верхнюю часть живота пострадавшего.
Рис. 2г). Приемы первой помощи пострадавшему, находящемуся без сознания, при аспирации инородного тела: толчкообразное надавливание обеими руками на верхнюю часть живота пострадавшего.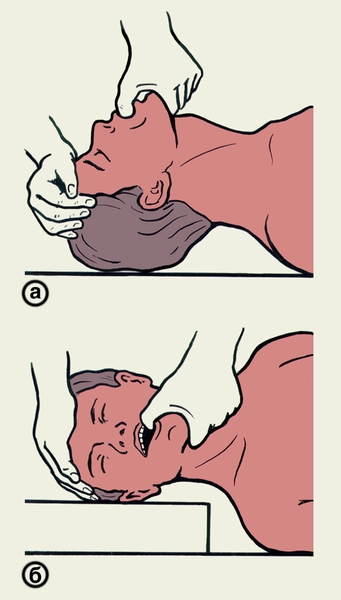 Рис. 3 а,б). Схематическое изображение открывания рта пострадавшего пальцем.
Рис. 3 а,б). Схематическое изображение открывания рта пострадавшего пальцем.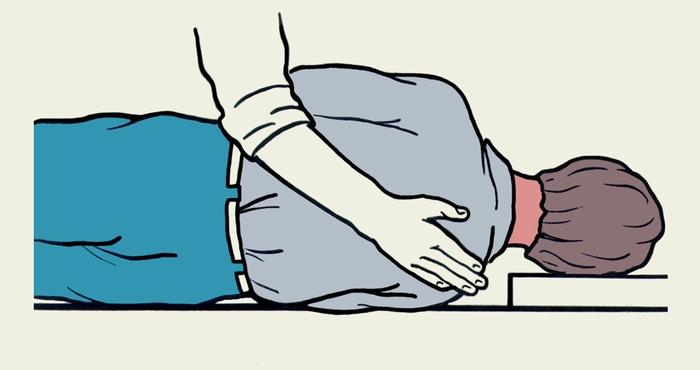 Рис. 2в). Приемы первой помощи пострадавшему, находящемуся без сознания, при аспирации инородного тела: нанесение отрывистых ударов проксимальной частью ладони по межлопаточной области пострадавшего.
Рис. 2в). Приемы первой помощи пострадавшему, находящемуся без сознания, при аспирации инородного тела: нанесение отрывистых ударов проксимальной частью ладони по межлопаточной области пострадавшего.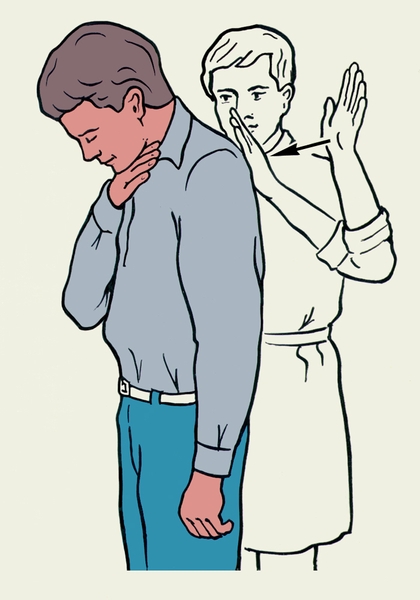 Рис. 2а). Приемы первой помощи пострадавшему, находящемуся в сознании, при аспирации инородного тела: нанесение отрывистых ударов проксимальной частью ладони по межлопаточной области пострадавшего.
Рис. 2а). Приемы первой помощи пострадавшему, находящемуся в сознании, при аспирации инородного тела: нанесение отрывистых ударов проксимальной частью ладони по межлопаточной области пострадавшего.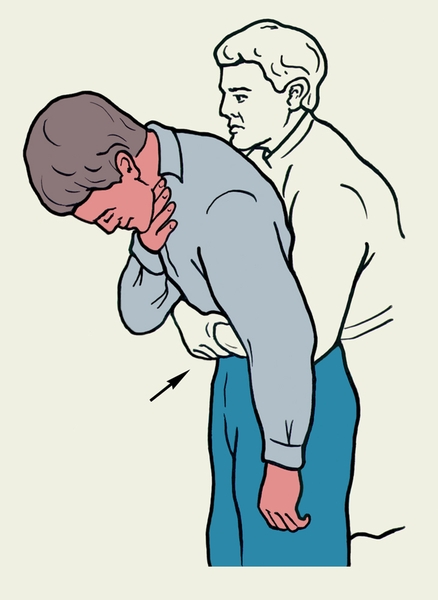 Рис. 2б). Приемы первой помощи пострадавшему, находящемуся в сознании, при аспирации инородного тела.: толчкообразное надавливание обеими руками на верхнюю часть живота пострадавшего.
Рис. 2б). Приемы первой помощи пострадавшему, находящемуся в сознании, при аспирации инородного тела.: толчкообразное надавливание обеими руками на верхнюю часть живота пострадавшего.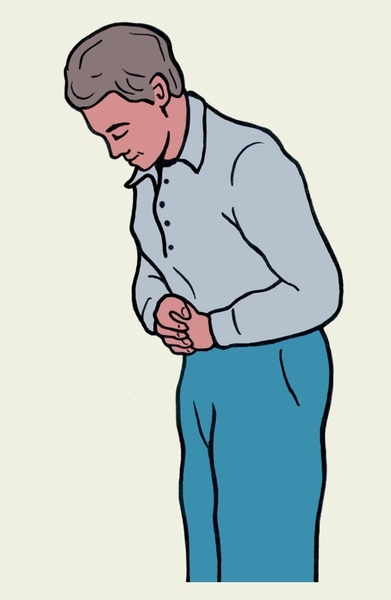 Рис. 1а). Приемы самопомощи при аспирации инородного тела: толчкообразное надавливание обеими руками на верхнюю часть живота.II Иноро́дные тела́чуждые организму предметы, проникающие в ткани, полости и органы через кожу, естественные отверстия организма или через раны покровов. Внедрение И. т. через рану обычно происходит при огнестрельных повреждениях, при этом пули, осколки снарядов и др. часто попадают в глубже расположенные ткани и органы. Через поврежденную кожу проникают чаще мелкие И. т. — острые щепки, шипы растений (см. Заноза), кусочки металлической стружки, осколки стекла, швейные иглы и их отломки и др. Они обычно лежат неглубоко в толще кожи или под ней. Внедрение И. т. через рану в толщу кожи, подкожную клетчатку, мышцы и некоторые органы, не сопровождающееся развитием нагноения, часто приводит к их «вживанию» в ткани, где они могут оставаться длительное время, иногда всю жизнь, не вызывая каких-либо расстройств. Представление о способности острых И. т., особенно иголок, «блуждать» в организме, ошибочно. Самая острая игла, оставшаяся в тканях, может передвигаться в них лишь на ничтожное расстояние. Значительно изменять свое местоположение могут только И. т., попавшие в обширную полость тела (например брюшную) или в крупный кровеносный сосуд.Внедрение И. т., загрязненных микробами, часто сопровождается развитием инфекции; вокруг И. т. вскоре или со временем (иногда даже через несколько лет) возникает нагноение. В этих случаях И. т. подлежат удалению. Вопрос о необходимости и времени удаления глубоко расположенных И. т. решает врач-хирург с учетом расстройств, вызываемых И. т., и характера необходимой для этого операции.Инородные тела пищеварительного тракта. В глотку инородные тела чаще попадают с пищей (рыбьи и мясные кости, осколки стекла, кусочки проволоки и др.). При поспешной еде в глотке могут задержаться куски непрожеванной пищи. Инородными телами могут быть и случайно попавшие в рот предметы (булавки, гвозди, кнопки), а также зубные протезы. Основные симптомы: боль в горле, усиливающаяся при глотании, ощущение постороннего предмета в горле, затруднение при проглатывании пищи, повышенное слюноотделение. Большие И. т., застрявшие в нижнем отделе глотки, нарушают речь, вызывают кашель и резкое затруднение дыхания. При длительном пребывании в глотке И. т. возможны осложнения: гнойный воспалительный процесс в глотке, кровотечение, сепсис. Часто И. т., уже прошедшее в желудок, травмирует слизистую оболочку глотки, что может вызвать длительные неприятные ощущения (мнимое И. т.).Удаление И. т. глотки производится в оториноларингологическом кабинете (отделении). Как правило, И. т. удаляют амбулаторно. При асфиксии нужно попытаться удалить И. т. пальцами.Инородные тела пищевода чаще бывают крупными: мясные или куриные кости, съемные зубные протезы и т.д. Они застревают обычно в суженных местах пищевода (чаще в верхней или средней его трети), затрудняют прохождение пищи и вызывают боль. У детей раннего возраста при И. т. верхней трети пищевода, оказывающих давление на гортань, возникают кашель, затрудненное дыхание, повышенное слюноотделение, рвота, беспокойство. И. т., расположенное в средней трети пищевода, может сдавливать трахею, при этом нарушается дыхание, кожные покровы становятся синюшными и может наступить гибель ребенка от асфиксии. Опасны острые И. т. пищевода, т.к. могут повредить его стенку.Нередко даже крупные И. т. пищевода проходят в желудок, где остаются или продвигаются дальше по кишечнику и благополучно выходят через несколько дней с испражнениями. Стойкая задержка И. т. в желудке или в каком-либо участке кишечника сопровождается болью в животе, рвотой и может привести к повреждению стенки желудка или кишки (вплоть до прободения), кровотечению. Возможен прокол стенки желудка или кишки остроконечным И. т. с последующим развитием воспаления брюшины.Учитывая возможность тяжелых осложнений, пострадавшие с И. т. пищевода должны быть срочно доставлены в стационар. Попытки самостоятельно протолкнуть И. т. из пищевода в желудок (питье жидкости и др.) запрещаются, т.к. могут принести, особенно у детей, непоправимый вред.Инородные тела гортани, трахеи и бронхов очень опасны, особенно у детей. И. т. гортани, трахеи и бронхов встречаются преимущественно у детей 1—3 лет, которые часто берут в рот монеты, пуговицы и другие мелкие предметы. При вдохе эти предметы могут проскочить в гортань и застрять в ней или опускаются в трахею, а затем в бронхиальное дерево. У взрослых И. т. попадают в гортань главным образом при алкогольном опьянении.Попадание И. т. в гортань вызывает, как правило, затруднение вдоха с ощущением нехватки воздуха (иногда кратковременную остановку дыхания вследствие спазма голосовой щели), посинение лица (см. Цианоз) и судорожный кашель, у детей также слезотечение и рвоту. Эти симптомы могут временно исчезать, затем возникают вновь. Возможна охриплость голоса вплоть до его отсутствия. Выраженность дыхательных расстройств зависит от степени сужения просвета гортани. Небольшое сужение проявляется одышкой (Одышка) с затрудненным (шумным) вдохом, участием в дыхании вспомогательной мускулатуры (что сопровождается втяжением межреберных промежутков, над- и подключичных ямок) при нагрузке, у грудных детей при сосании, плаче. При более выраженном сужении затрудненный вдох с участием вспомогательной мускулатуры наблюдается в покое, появляется синюшность кожи вокруг рта при нагрузке, беспокойство. Угрожающим для жизни является такое сужение гортани, при котором синюшность вокруг рта сохраняется и в покое, а при нагрузке синюшным становится все тело, выражена одышка в покое с затруднением вдоха и выдоха, наблюдается беспокойство или заторможенность. Если не оказана помощь, возникают потеря сознания, судороги, остановка дыхания.Инородное тело трахеи проявляется приступообразным кашлем, сопровождающимся посинением лица и рвотой. Во время кашля иногда слышен хлопающий звук, вызванный смещением И. т. Сужение просвета трахеи приводит к дыхательным расстройствам вплоть до асфиксии при полном закрытии просвета трахеи. Асфиксия может наступить также при ущемлении И. т. в голосовой щели.Небольшое И. т., попавшее в дыхательные пути, может быстро проскочить в бронх соответствующего диаметра. Возможно длительное бессимптомное пребывание И. т. в бронхе. Часто в бронхе и окружающей его легочной ткани развивается воспалительный процесс. Если попадание И. т. в дыхательные пути ребенка прошло незамеченным и инородное тело не диагностировано врачом, проводится длительное безрезультатное лечение воспалительного бронхолегочного процесса.При подозрении на И. т. гортани, трахеи и бронхов необходимо срочно вызвать скорую помощь и госпитализировать больного. Взрослые люди в первые минуты после попадания И. т. в дыхательные пути могут использовать приемы, направленные на выталкивание И. т. из дыхательных путей (рис. 1). Учитывая, что И. т. может выйти с кашлем, для повышения его эффективности пострадавший должен перед кашлевым толчком глубоко вдохнуть. В этом случае выдох начинается (независимо от желания человека) при закрытой голосовой щели и давление в дыхательных путях резко повышается, затем голосовая щель открывается и струя воздуха, идущая из легких, выталкивает И. т. Если И. т. располагается в области голосовой щели или подскладочном пространстве (ниже голосовых складок), глубокий вдох перед кашлем невозможен. При этом кашлевые толчки нужно производить за счет воздуха, всегда остающегося в легких после обычного вдоха; нельзя разговаривать, звать на помощь, пытаться сделать глубокий вдох. Если описанные способы выталкивания И. т. из дыхательных путей не помогли, можно применить следующие приемы самопомощи: обеими руками отрывистыми толчками надавливать на эпигастральную область или резко наклоняться вперед, упираясь животом в спинку стула и перевешиваясь через нее (рис. 2). Повышенное давление, создающееся в брюшной полости при выполнении этих приемов, передается через диафрагму на грудную полость, что способствует выталкиванию инородных тел из дыхательных путей.При развитии дыхательных нарушений, угрожающих жизни (одышка с затрудненным вдохом и выдохом, западением уступчивых мест грудной клетки при вдохе, нарастающая синюшность кожи, беспокойство или заторможенность, учащение пульса), до прибытия врача пострадавшему должна быть оказана помощь любым оказавшимся рядом человеком. Необходимо последовательно применять два приема, направленные на выталкивание И. т. из дыхательных путей. Оказывающий помощь подходит к пострадавшему сзади и проксимальной частью ладони (ближе к запястью) наносит 3—4 отрывистых удара по позвоночнику на уровне верхнего края лопаток. Если это не приводит к выталкиванию И. т., оказывающий помощь, продолжая стоять сзади пострадавшего, охватывает его обеими руками, помещает кулак одной руки на эпигастральную область пострадавшего, ладонью второй руки прикрывает кулак и 3—4 раза прижимает пострадавшего к себе, производя отрывистые толчки в направлении спереди назад и снизу вверх.В случае развития угрожающего жизни состояния при И. т. дыхательных путей у детей раннего возраста применяют один из следующих способов выталкивания И. т.: ребенка удерживают за ножки вниз головой (кратковременно!) и постукивают в этом положении несколько раз по его спине; оказывающий помощь укладывает ребенка вниз лицом на свои левую руку и левое бедро (слегка согнув ногу в коленном суставе), прижимает ножки ребенка плечом и предплечьем левой руки к своему туловищу, опуская голову ребенка вниз, правой рукой наносит несколько ударов по спинке; грудного ребенка можно поместить на предплечье своей руки вниз головой и удерживая его в таком положении за плечики, нанести 3—4 удара по межлопаточной области.При отсутствии непосредственной угрозы для жизни проводить приемы, направленные на выталкивание И. т. из дыхательных путей, нельзя, так как И. т. из трахеи может сместиться и ущемиться в голосовой щели, что приводит к асфиксии.Если пострадавший потерял сознание и дыхательные движения у него отсутствуют, оказывающий помощь начинает искусственное дыхание рот в рот (см. Искусственное дыхание). Если после 2—3 вдуваний грудная клетка не расширяется, следует предположить, что остановка дыхания вызвана закрытием просвета дыхательных путей И. т. В этом случае для выталкивания И. т. из дыхательных путей проводят следующие приемы: становятся на колени сбоку от пострадавшего, лежащего на спине, поворачивают его на бок, лицом к себе; взяв за руку пострадавшего и удерживая его одной рукой в таком положении, ладонью второй руки наносят 3—4 отрывистых удара по его спине между лопатками; поворачивают пострадавшего на спину и проверяют, не вышло ли И. т. в ротовую полость (рис. 3). Если И. т. не находят, то кладут ладонь одной руки на его эпигастральную (подложечную) область, а ладонь другой — на тыльную поверхность первой; обеими руками 3—4 раза резко надавливают на эпигастральную область по направлению спереди назад и снизу вверх. Затем пострадавшему открывают рот и пальцем извлекают выпавшее из дыхательных путей И. т., после чего возобновляют искусственное дыхание, а при отсутствии пульса одновременно проводят непрямой Массаж сердца.
Рис. 1а). Приемы самопомощи при аспирации инородного тела: толчкообразное надавливание обеими руками на верхнюю часть живота.II Иноро́дные тела́чуждые организму предметы, проникающие в ткани, полости и органы через кожу, естественные отверстия организма или через раны покровов. Внедрение И. т. через рану обычно происходит при огнестрельных повреждениях, при этом пули, осколки снарядов и др. часто попадают в глубже расположенные ткани и органы. Через поврежденную кожу проникают чаще мелкие И. т. — острые щепки, шипы растений (см. Заноза), кусочки металлической стружки, осколки стекла, швейные иглы и их отломки и др. Они обычно лежат неглубоко в толще кожи или под ней. Внедрение И. т. через рану в толщу кожи, подкожную клетчатку, мышцы и некоторые органы, не сопровождающееся развитием нагноения, часто приводит к их «вживанию» в ткани, где они могут оставаться длительное время, иногда всю жизнь, не вызывая каких-либо расстройств. Представление о способности острых И. т., особенно иголок, «блуждать» в организме, ошибочно. Самая острая игла, оставшаяся в тканях, может передвигаться в них лишь на ничтожное расстояние. Значительно изменять свое местоположение могут только И. т., попавшие в обширную полость тела (например брюшную) или в крупный кровеносный сосуд.Внедрение И. т., загрязненных микробами, часто сопровождается развитием инфекции; вокруг И. т. вскоре или со временем (иногда даже через несколько лет) возникает нагноение. В этих случаях И. т. подлежат удалению. Вопрос о необходимости и времени удаления глубоко расположенных И. т. решает врач-хирург с учетом расстройств, вызываемых И. т., и характера необходимой для этого операции.Инородные тела пищеварительного тракта. В глотку инородные тела чаще попадают с пищей (рыбьи и мясные кости, осколки стекла, кусочки проволоки и др.). При поспешной еде в глотке могут задержаться куски непрожеванной пищи. Инородными телами могут быть и случайно попавшие в рот предметы (булавки, гвозди, кнопки), а также зубные протезы. Основные симптомы: боль в горле, усиливающаяся при глотании, ощущение постороннего предмета в горле, затруднение при проглатывании пищи, повышенное слюноотделение. Большие И. т., застрявшие в нижнем отделе глотки, нарушают речь, вызывают кашель и резкое затруднение дыхания. При длительном пребывании в глотке И. т. возможны осложнения: гнойный воспалительный процесс в глотке, кровотечение, сепсис. Часто И. т., уже прошедшее в желудок, травмирует слизистую оболочку глотки, что может вызвать длительные неприятные ощущения (мнимое И. т.).Удаление И. т. глотки производится в оториноларингологическом кабинете (отделении). Как правило, И. т. удаляют амбулаторно. При асфиксии нужно попытаться удалить И. т. пальцами.Инородные тела пищевода чаще бывают крупными: мясные или куриные кости, съемные зубные протезы и т.д. Они застревают обычно в суженных местах пищевода (чаще в верхней или средней его трети), затрудняют прохождение пищи и вызывают боль. У детей раннего возраста при И. т. верхней трети пищевода, оказывающих давление на гортань, возникают кашель, затрудненное дыхание, повышенное слюноотделение, рвота, беспокойство. И. т., расположенное в средней трети пищевода, может сдавливать трахею, при этом нарушается дыхание, кожные покровы становятся синюшными и может наступить гибель ребенка от асфиксии. Опасны острые И. т. пищевода, т.к. могут повредить его стенку.Нередко даже крупные И. т. пищевода проходят в желудок, где остаются или продвигаются дальше по кишечнику и благополучно выходят через несколько дней с испражнениями. Стойкая задержка И. т. в желудке или в каком-либо участке кишечника сопровождается болью в животе, рвотой и может привести к повреждению стенки желудка или кишки (вплоть до прободения), кровотечению. Возможен прокол стенки желудка или кишки остроконечным И. т. с последующим развитием воспаления брюшины.Учитывая возможность тяжелых осложнений, пострадавшие с И. т. пищевода должны быть срочно доставлены в стационар. Попытки самостоятельно протолкнуть И. т. из пищевода в желудок (питье жидкости и др.) запрещаются, т.к. могут принести, особенно у детей, непоправимый вред.Инородные тела гортани, трахеи и бронхов очень опасны, особенно у детей. И. т. гортани, трахеи и бронхов встречаются преимущественно у детей 1—3 лет, которые часто берут в рот монеты, пуговицы и другие мелкие предметы. При вдохе эти предметы могут проскочить в гортань и застрять в ней или опускаются в трахею, а затем в бронхиальное дерево. У взрослых И. т. попадают в гортань главным образом при алкогольном опьянении.Попадание И. т. в гортань вызывает, как правило, затруднение вдоха с ощущением нехватки воздуха (иногда кратковременную остановку дыхания вследствие спазма голосовой щели), посинение лица (см. Цианоз) и судорожный кашель, у детей также слезотечение и рвоту. Эти симптомы могут временно исчезать, затем возникают вновь. Возможна охриплость голоса вплоть до его отсутствия. Выраженность дыхательных расстройств зависит от степени сужения просвета гортани. Небольшое сужение проявляется одышкой (Одышка) с затрудненным (шумным) вдохом, участием в дыхании вспомогательной мускулатуры (что сопровождается втяжением межреберных промежутков, над- и подключичных ямок) при нагрузке, у грудных детей при сосании, плаче. При более выраженном сужении затрудненный вдох с участием вспомогательной мускулатуры наблюдается в покое, появляется синюшность кожи вокруг рта при нагрузке, беспокойство. Угрожающим для жизни является такое сужение гортани, при котором синюшность вокруг рта сохраняется и в покое, а при нагрузке синюшным становится все тело, выражена одышка в покое с затруднением вдоха и выдоха, наблюдается беспокойство или заторможенность. Если не оказана помощь, возникают потеря сознания, судороги, остановка дыхания.Инородное тело трахеи проявляется приступообразным кашлем, сопровождающимся посинением лица и рвотой. Во время кашля иногда слышен хлопающий звук, вызванный смещением И. т. Сужение просвета трахеи приводит к дыхательным расстройствам вплоть до асфиксии при полном закрытии просвета трахеи. Асфиксия может наступить также при ущемлении И. т. в голосовой щели.Небольшое И. т., попавшее в дыхательные пути, может быстро проскочить в бронх соответствующего диаметра. Возможно длительное бессимптомное пребывание И. т. в бронхе. Часто в бронхе и окружающей его легочной ткани развивается воспалительный процесс. Если попадание И. т. в дыхательные пути ребенка прошло незамеченным и инородное тело не диагностировано врачом, проводится длительное безрезультатное лечение воспалительного бронхолегочного процесса.При подозрении на И. т. гортани, трахеи и бронхов необходимо срочно вызвать скорую помощь и госпитализировать больного. Взрослые люди в первые минуты после попадания И. т. в дыхательные пути могут использовать приемы, направленные на выталкивание И. т. из дыхательных путей (рис. 1). Учитывая, что И. т. может выйти с кашлем, для повышения его эффективности пострадавший должен перед кашлевым толчком глубоко вдохнуть. В этом случае выдох начинается (независимо от желания человека) при закрытой голосовой щели и давление в дыхательных путях резко повышается, затем голосовая щель открывается и струя воздуха, идущая из легких, выталкивает И. т. Если И. т. располагается в области голосовой щели или подскладочном пространстве (ниже голосовых складок), глубокий вдох перед кашлем невозможен. При этом кашлевые толчки нужно производить за счет воздуха, всегда остающегося в легких после обычного вдоха; нельзя разговаривать, звать на помощь, пытаться сделать глубокий вдох. Если описанные способы выталкивания И. т. из дыхательных путей не помогли, можно применить следующие приемы самопомощи: обеими руками отрывистыми толчками надавливать на эпигастральную область или резко наклоняться вперед, упираясь животом в спинку стула и перевешиваясь через нее (рис. 2). Повышенное давление, создающееся в брюшной полости при выполнении этих приемов, передается через диафрагму на грудную полость, что способствует выталкиванию инородных тел из дыхательных путей.При развитии дыхательных нарушений, угрожающих жизни (одышка с затрудненным вдохом и выдохом, западением уступчивых мест грудной клетки при вдохе, нарастающая синюшность кожи, беспокойство или заторможенность, учащение пульса), до прибытия врача пострадавшему должна быть оказана помощь любым оказавшимся рядом человеком. Необходимо последовательно применять два приема, направленные на выталкивание И. т. из дыхательных путей. Оказывающий помощь подходит к пострадавшему сзади и проксимальной частью ладони (ближе к запястью) наносит 3—4 отрывистых удара по позвоночнику на уровне верхнего края лопаток. Если это не приводит к выталкиванию И. т., оказывающий помощь, продолжая стоять сзади пострадавшего, охватывает его обеими руками, помещает кулак одной руки на эпигастральную область пострадавшего, ладонью второй руки прикрывает кулак и 3—4 раза прижимает пострадавшего к себе, производя отрывистые толчки в направлении спереди назад и снизу вверх.В случае развития угрожающего жизни состояния при И. т. дыхательных путей у детей раннего возраста применяют один из следующих способов выталкивания И. т.: ребенка удерживают за ножки вниз головой (кратковременно!) и постукивают в этом положении несколько раз по его спине; оказывающий помощь укладывает ребенка вниз лицом на свои левую руку и левое бедро (слегка согнув ногу в коленном суставе), прижимает ножки ребенка плечом и предплечьем левой руки к своему туловищу, опуская голову ребенка вниз, правой рукой наносит несколько ударов по спинке; грудного ребенка можно поместить на предплечье своей руки вниз головой и удерживая его в таком положении за плечики, нанести 3—4 удара по межлопаточной области.При отсутствии непосредственной угрозы для жизни проводить приемы, направленные на выталкивание И. т. из дыхательных путей, нельзя, так как И. т. из трахеи может сместиться и ущемиться в голосовой щели, что приводит к асфиксии.Если пострадавший потерял сознание и дыхательные движения у него отсутствуют, оказывающий помощь начинает искусственное дыхание рот в рот (см. Искусственное дыхание). Если после 2—3 вдуваний грудная клетка не расширяется, следует предположить, что остановка дыхания вызвана закрытием просвета дыхательных путей И. т. В этом случае для выталкивания И. т. из дыхательных путей проводят следующие приемы: становятся на колени сбоку от пострадавшего, лежащего на спине, поворачивают его на бок, лицом к себе; взяв за руку пострадавшего и удерживая его одной рукой в таком положении, ладонью второй руки наносят 3—4 отрывистых удара по его спине между лопатками; поворачивают пострадавшего на спину и проверяют, не вышло ли И. т. в ротовую полость (рис. 3). Если И. т. не находят, то кладут ладонь одной руки на его эпигастральную (подложечную) область, а ладонь другой — на тыльную поверхность первой; обеими руками 3—4 раза резко надавливают на эпигастральную область по направлению спереди назад и снизу вверх. Затем пострадавшему открывают рот и пальцем извлекают выпавшее из дыхательных путей И. т., после чего возобновляют искусственное дыхание, а при отсутствии пульса одновременно проводят непрямой Массаж сердца.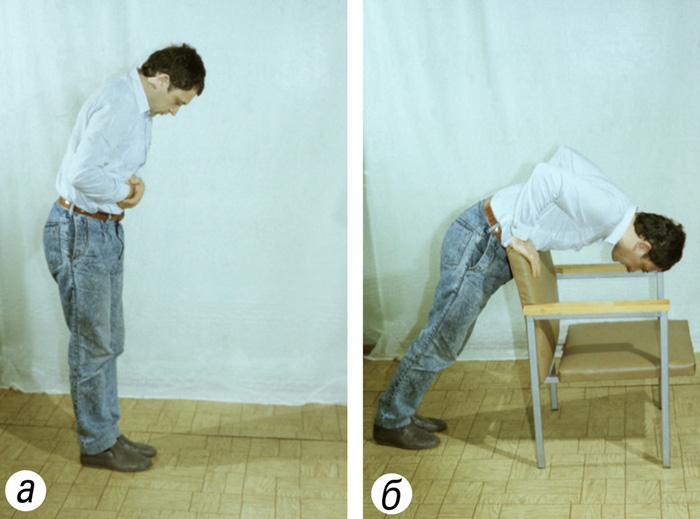 Рис. 2. Приемы самопомощи при попадании инородного тела в верхние дыхательные пути: а — толчкообразное надавливание обеими руками на верхнюю часть живота; б — резкий наклон туловища вперед с упором верхней части живота о спинку стула.
Рис. 2. Приемы самопомощи при попадании инородного тела в верхние дыхательные пути: а — толчкообразное надавливание обеими руками на верхнюю часть живота; б — резкий наклон туловища вперед с упором верхней части живота о спинку стула.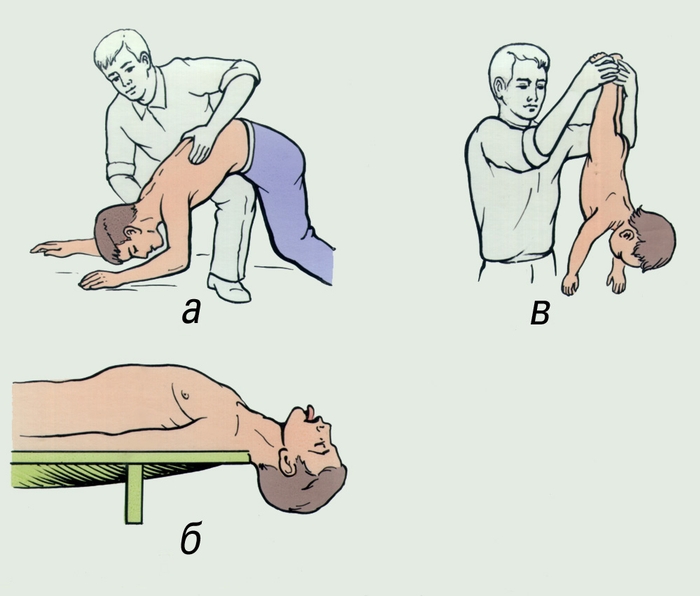 Рис. 1. Удаление инородного тела из дыхательных путей: а, б — пассивное удаление; в — положение пострадавшего для активного удаления инородного тела.
Рис. 1. Удаление инородного тела из дыхательных путей: а, б — пассивное удаление; в — положение пострадавшего для активного удаления инородного тела.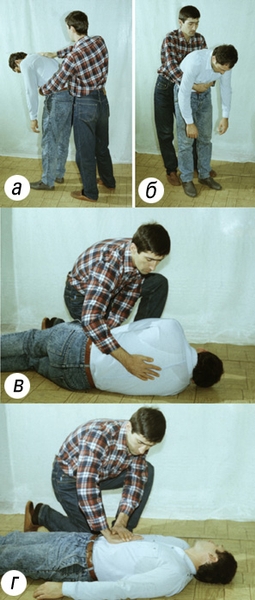 Рис. 3. Приемы первой помощи пострадавшему, находящемуся в сознании (а, б) и без сознания (в, г): а и б — нанесение резких толчкообразных ударов ладонью по межлопаточной области спины; б и г — толчкообразные отрывистые надавливания обеими руками на верхнюю часть живота пострадавшего в направлении спереди назад и снизу вверх.
Рис. 3. Приемы первой помощи пострадавшему, находящемуся в сознании (а, б) и без сознания (в, г): а и б — нанесение резких толчкообразных ударов ладонью по межлопаточной области спины; б и г — толчкообразные отрывистые надавливания обеими руками на верхнюю часть живота пострадавшего в направлении спереди назад и снизу вверх.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.
