- СЕРДЦЕ
мощный мышечный орган, нагнетающий кровь через систему полостей (камер) и клапанов в распределительную сеть, называемую системой кровообращения. У человека сердце расположено вблизи центра грудной полости. Оно состоит в основном из прочной эластичной ткани - сердечной мышцы (миокарда), которая на протяжении всей жизни ритмически сокращается, посылая кровь через артерии и капилляры к тканям организма. При каждом сокращении сердце выбрасывает около 60-75 мл крови, а за минуту (при средней частоте сокращений 70 в минуту) - 4-5 л. За 70 лет сердце производит более 2,5 млрд. сокращений и нагнетает примерно 156 млн. литров крови. Этот по-видимому неутомимый насос, размером со сжатый кулак, весит немногим больше 200 г, лежит почти на боку за грудиной между правым и левым легкими (которые частично прикрывают его переднюю поверхность) и снизу соприкасается с куполом диафрагмы. По форме сердце сходно с усеченным конусом, слегка выпуклым, как груша, с одной стороны; верхушка расположена слева от грудины и обращена к передней части грудной клетки. От противоположной верхушке части (основания) отходят крупные сосуды, по которым притекает и оттекает кровь.
См. также КРОВЕНОСНАЯ СИСТЕМА. Без кровообращения жизнь невозможна, и сердце, как его двигатель, представляет собой жизненно важный орган. При остановке или резком ослаблении работы сердца смерть наступает уже через несколько минут.
Камеры сердца. Сердце человека разделяется перегородками на четыре камеры, которые заполняются кровью не одновременно. Две нижние толстостенные камеры - желудочки, играющие роль нагнетающего насоса; они получают кровь из верхних камер и, сокращаясь, направляют ее в артерии. Сокращения желудочков и создают то, что называют сердцебиениями. Две верхние камеры - предсердия (иногда называемые ушками); это тонкостенные резервуары, которые легко растягиваются, вмещая в интервалах между сокращениями поступающую из вен кровь. Левый и правый отделы сердца (состоящие из предсердия и желудочка каждый) изолированы друг от друга. Правый отдел получает бедную кислородом кровь, оттекающую от тканей организма, и направляет ее в легкие; левый отдел получает насыщенную кислородом кровь из легких и направляет ее к тканям всего тела. Левый желудочек намного толще и массивнее других камер сердца, поскольку выполняет самую тяжелую работу по нагнетанию крови в большой круг кровообращения; обычно толщина его стенок немногим меньше 1,5 см.

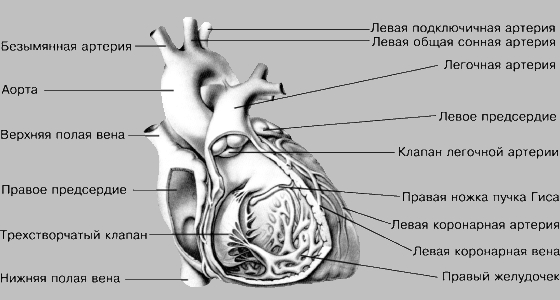
СЕРДЦЕ (вид спереди и справа)
СЕРДЦЕ (вид спереди и слева)
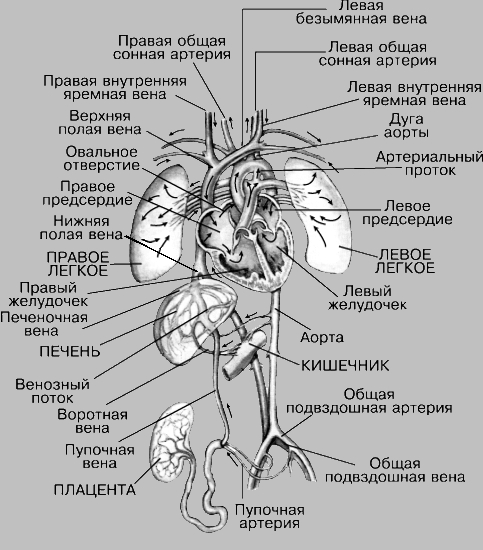
СИСТЕМА КРОВООБРАЩЕНИЯ ДО РОЖДЕНИЯ. Кровообращение плода напрямую обеспечивает процессы его питания, выделения и дыхания. Внутриутробный период развития характеризуется присутствием специального органа - плаценты, через которую плод сообщается с организмом матери. Через плаценту протекает как кровь плода, так и кровь матери. Однако на протяжении всей беременности кровь плода и матери не смешивается. Обмен различными веществами происходит через очень тонкие соприкасающиеся стенки плацентарных мембран. Именно через них кровь плода получает из материнской крови кислород и питательные вещества, одновременно отдавая в нее отходы обмена веществ, которые затем выводятся выделительной системой матери. Насыщаемая в плаценте кислородом кровь плода проходит по пупочной вене, направляясь к сердцу. Значительная ее часть вначале поступает в печень, размеры которой на этой ранней стадии жизни намного превышают размеры других органов. Минующая печень кровь через венозный проток попадает в нижнюю полую вену. Здесь она смешивается с кровью, оттекающей от нижних частей тела и стенки живота, а также с кровью из печени, которая приносится печеночной веной. Затем эта смешанная кровь поступает в правое предсердие. Направляемая клапаном нижней полой вены, она проходит в левое предсердие через овальное отверстие (имеющееся у плода окно в межпредсердной перегородке). В левом предсердии она смешивается с небольшим количеством крови, притекающей из легких по легочной вене, и попадает в левый желудочек, откуда нагнетается в аорту и распределяется по тканям головы и верхних отделов туловища. Отсюда она возвращается по разным венам, впадающим в верхнюю полую вену, и по ней - в правое предсердие. Затем кровь поступает в правый желудочек и нагнетается в легочную артерию. Однако в легкие поступает лишь незначительное количество крови, так как они до рождения не функционируют, а для их собственного питания нужно лишь немного крови. Основная же часть крови из правого желудочка проходит через т.н. артериальный проток, который функционирует только у плода, прямо в аорту. Затем она поступает в ткани нижних конечностей и органы брюшной полости, но большая ее часть по пупочной артерии возвращается в плаценту.
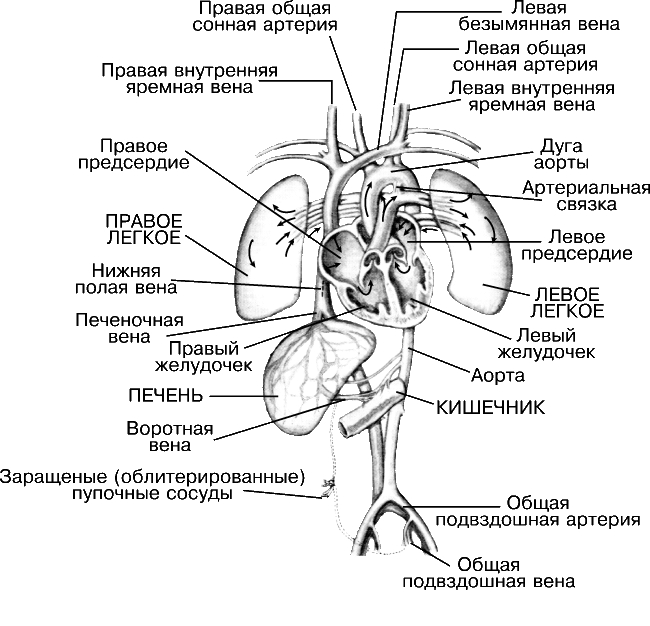
СИСТЕМА КРОВООБРАЩЕНИЯ ПОСЛЕ РОЖДЕНИЯ. При рождении ребенка пупочные сосуды перевязывают, а плацента отделяется от сосудов матери. Затем в системе кровообращения возникает ряд изменений, придающих ей зрелый характер. Начинают работать легкие, и в них направляется кровь для обмена углекислого газа на кислород. Через два месяца после рождения обычно перестает функционировать овальное отверстие, которое полностью зарастает к годовалому возрасту. От него остается только овальная ямка. В случае незаращения формируется врожденный порок сердца, называемый дефектом межпредсердной перегородки, который поддается коррекции новейшими методами кардиохирургии. Сразу же после появления дыхания начинает сужаться и в конце концов облитерирует (зарастает) артериальный проток, превращаясь в артериальную связку - плотный тяж, лишенный какой-либо функции. Если этого не происходит, образуется порок, называемый незаращением артериального протока, который во многих случаях поддается хирургической коррекции. Пупочная вена, венозный проток и пупочная артерия обычно исчезают примерно к 5-му дню после рождения. С началом кормления устанавливается функция пищеварительного тракта. Теперь система пищеварения снабжает кровь питательными веществами, которые разносятся по всему организму. Конечные продукты метаболизма выводятся через мочевыделительную систему.
Основные сосуды. Кровь поступает в правое предсердие по двум крупным венозным стволам: верхней полой вене, которая приносит кровь от верхних частей тела, и нижней полой вене, приносящей кровь от нижних его частей. Из правого предсердия кровь поступает в правый желудочек, откуда нагнетается через легочную артерию в легкие. По легочным венам кровь возвращается в левое предсердие, а оттуда проходит в левый желудочек, который через самую крупную артерию, аорту, нагнетает кровь в большой круг кровообращения. Аорта (ее диаметр у взрослого человека примерно 2,5 см) вскоре разделяется на несколько ветвей. По основному стволу, нисходящей аорте, кровь направляется в брюшную полость и нижние конечности, а сверху от аорты отходят коронарные (венечные), подключичные и сонные артерии, по которым кровь направляется в саму сердечную мышцу, верхнюю часть туловища, руки, шею и голову.
Клапаны. Система кровообращения снабжена рядом клапанов, которые препятствуют обратному току крови и тем самым обеспечивают нужное направление кровотока. В самом сердце имеются две пары таких клапанов: одна между предсердиями и желудочками, вторая между желудочками и выходящими из них артериями. Клапаны между предсердием и желудочком каждого отдела сердца похожи на занавески и состоят из прочной соединительной (коллагеновой) ткани. Это т.н. атриовентрикулярные (АВ), или предсердно-желудочковые, клапаны; в правом отделе сердца расположен трехстворчатый клапан, а в левом - двустворчатый, или митральный. Они допускают движение крови только из предсердий в желудочки, но не обратно. Клапаны между желудочками и артериями иногда называют полулунными в соответствии с формой их створок. Правый называют также легочным, а левый - аортальным. Эти клапаны допускают ток крови из желудочков в артерии, но не обратно. Между предсердиями и венами клапанов нет.
Ткани сердца. Внутренняя поверхность всех четырех камер сердца, а также все структуры, выступающие в их просвет - клапаны, сухожильные нити и сосочковые мышцы, - выстланы слоем ткани, называемым эндокардом. Эндокард плотно сращен с мышечным слоем. В обоих желудочках находятся тонкие пальцевидные выступы - сосочковые, или папиллярные, мышцы, которые прикрепляются к свободным концам трехстворчатого и митрального клапанов и препятствуют тонким створкам этих клапанов отгибаться под давлением крови в полость предсердий в момент сокращения желудочков. Стенки сердца и перегородки, разделяющие его на правую и левую половины, состоят из мышечной ткани (миокарда) с поперечной исчерченностью, чем они похожи на ткань произвольных мышц тела. Миокард образован удлиненными мышечными клетками, составляющими единую сеть, что обеспечивает их координированное, упорядоченное сокращение. Перегородка между предсердиями и желудочками, к которой крепятся мышечные стенки этих камер сердца, состоит из прочной фиброзной ткани, за исключением рассматриваемого ниже небольшого пучка измененной мышечной ткани (атриовентрикулярной проводящей системы). Снаружи сердце и начальные части выходящих из него крупных сосудов покрыты перикардом - прочным двухслойным мешком из соединительной ткани. Между слоями перикарда содержится небольшое количество водянистой жидкости, которая, действуя как смазка, позволяет им свободно скользить друг по другу при расширении и сокращении сердца.
Сердечный цикл. Последовательность сокращений камер сердца называют сердечным циклом. За время цикла каждая из четырех камер проходит не только фазу сокращения (систолы), но и фазу расслабления (диастолы). Первыми сокращаются предсердия: вначале правое, почти сразу же за ним левое. Эти сокращения обеспечивают быстрое заполнение кровью расслабленных желудочков. Затем сокращаются желудочки, с силой выталкивающие содержащуюся в них кровь. В это время предсердия расслабляются и заполняются кровью из вен. Каждый такой цикл продолжается в среднем 6/7 секунды.
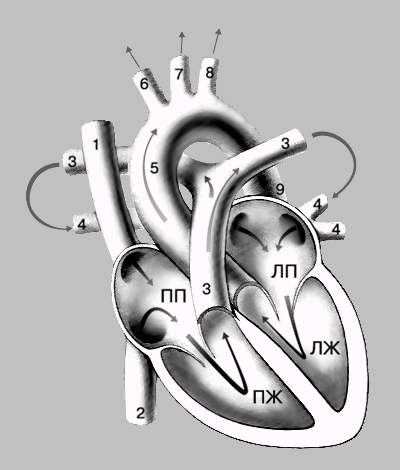
РАБОТА СЕРДЦА. Сердце представляет собой компактный четырехкамерный орган, который на протяжении всей жизни неутомимо прокачивает по всему телу кровь и тем самым обеспечивает жизнь организма. Кровь попадает в правое предсердие по двум крупным венам - верхней полой вене (1), приносящей кровь от верхней половины тела, и нижней полой вене (2), дренирующей нижнюю половину тела. Из правого предсердия кровь течет в правый желудочек и быстро нагнетается через легочные артерии (3) в легкие, где насыщается кислородом. Возвращаясь по легочным венам (4) в левое предсердие, насыщенная кислородом кровь попадает оттуда в мощный левый желудочек, сильные сокращения которого проталкивают ее через самый крупный сосуд, аорту (5), к тканям организма. Главными ветвями аорты, снабжающими кровью верхнюю половину тела, являются безымянная артерия (6), левая общая сонная артерия (7) и левая подключичная артерия (8). Кровь к нижней половине тела направляется по нисходящей аорте. ПП, ЛП - правое предсердие, левое предсердие; ПЖ, ЛЖ - правый желудочек, левый желудочек.
Одна из наиболее характерных особенностей сердца - его способность к регулярным спонтанным сокращениям, не требующим внешнего пускового механизма типа нервной стимуляции. Эта способность обусловлена тем, что сердечная мышца активируется электрическими импульсами, возникающими в самом сердце. Их источником служит небольшая группа видоизмененных мышечных клеток в стенке правого предсердия. Они образуют поверхностную С-образную структуру, длиной примерно 15 мм, которая носит название синоатриального, или синусного, узла. Его называют также водителем ритма (пейсмекером) - он не только запускает сердцебиения, но и определяет их исходную частоту, характерную для каждого вида животных и сохраняющуюся постоянной в отсутствие регуляторных (химических или нервных) воздействий. Возникающие в водителе ритма импульсы волнообразно распространяются по мышечным стенкам обоих предсердий, вызывая их практически одновременное сокращение. На уровне фиброзной перегородки между предсердиями и желудочками (в центральной части сердца) происходит задержка этих импульсов, поскольку они могут распространяться только по мышцам. Однако здесь находится мышечный пучок, т.н. атриовентрикулярная (АВ) проводящая система. Ее начальная часть, в которую поступает импульс, называется АВ узлом. По нему импульс распространяется очень медленно, поэтому между возникновением импульса в синусном узле и его распространением по желудочкам проходит около 0,2 сек. Именно эта задержка и позволяет крови поступать из предсердий в желудочки, пока последние остаются еще расслабленными. Из АВ узла импульс быстро распространяется вниз по проводящим волокнам, образующим т.н. пучок Гиса. Эти волокна пронизывают фиброзную перегородку и входят в верхний отдел межжелудочковой перегородки. Затем пучок Гиса делится на две ветви, идущие по обеим сторонам верхней части этой перегородки. Ветвь, проходящая по левожелудочковой стороне перегородки (левая ножка пучка Гиса), вновь разделяется и ее волокна веерообразно распределяются по всей внутренней поверхности левого желудочка. Ветвь, идущая по правожелудочковой стороне (правая ножка пучка Гиса), сохраняет строение плотного пучка почти до самой верхушки правого желудочка, и здесь разделяется на волокна, распределяющиеся под эндокардом обоих желудочков. Через эти волокна, носящие название волокон Пуркинье, любой импульс может быстро распространиться по внутренней поверхности обоих желудочков. Затем он направляется вверх по боковым стенкам желудочков, вызывая их сокращение, идущее снизу вверх, что приводит к выталкиванию крови в артерии.
Кровяное давление. В разных участках сердца и крупных сосудов давление, создаваемое сокращением сердца, неодинаково. Кровь, возвращающаяся в правое предсердие по венам, находится под относительно малым давлением - около 1-2 мм рт. ст. Правый желудочек, посылающий кровь в легкие, во время систолы доводит это давление примерно до 20 мм рт. ст. Возвращающаяся в левое предсердие кровь опять-таки находится под низким давлением, которое при сокращении предсердия повышается до 3-4 мм рт. ст. Левый желудочек выталкивает кровь с большой силой. При его сокращении давление достигает примерно 120 мм рт. ст., и данный уровень, который поддерживается в артериях всего тела. Отток крови в капилляры в промежутке между сокращениями сердца снижает артериальное давление примерно до 80 мм рт. ст. Эти два уровня давления, а именно систолическое давление и диастолическое, вместе взятые, и называют кровяным или, точнее, артериальным давлением. Таким образом, типичное "нормальное" давление - 120/80 мм рт. ст.
Клиническое исследование сердечных сокращений. Работу сердца можно оценить, используя различные подходы. При тщательном осмотре левой половины передней поверхности грудной клетки на расстоянии 7-10 см от средней линии можно заметить слабую пульсацию, создаваемую сердечными сокращениями. У некоторых лиц удается ощутить и глухой стук в этой области. Чтобы судить о работе сердца, обычно прослушивают его через стетоскоп. Сокращение предсердий происходит беззвучно, но сокращение желудочков, ведущее к одновременному захлопыванию створок трехстворчатого и митрального клапанов, порождает тупой звук - т.н. первый сердечный тон. Когда желудочки расслабляются и в них снова начинает поступать кровь, резко захлопываются легочный и аортальный клапаны, что сопровождается отчетливым щелчком - вторым сердечным тоном. Оба этих тона часто передают звукоподражанием "тук-тук". Время между ними короче, чем период между сокращениями, поэтому работа сердца слышна как "тук-тук", пауза, "тук-тук", пауза и т.д. По характеру этих звуков, их продолжительности и моменту появления пульсовой волны можно определить длительность систолы и диастолы. В случаях, когда клапаны сердца повреждены и нарушена их функция, между сердечными тонами, как правило, возникают дополнительные звуки. Обычно они бывают менее отчетливыми, шипящими или свистящими, и длятся дольше сердечных тонов. Их называют шумами. Причиной шума может быть и дефект перегородки между камерами сердца. Определив область, в которой прослушивается шум, и момент его возникновения в сердечном цикле (во время систолы или диастолы), можно установить, какой именно клапан ответствен за этот шум. За работой сердца можно следить и путем регистрации его электрической активности в процессе сокращений. Источником такой активности служит проводящая система сердца, причем с помощью прибора, называемого электрокардиографом, импульсы можно регистрировать с поверхности тела. Электрическая активность сердца, записанная электрокардиографом, называется электрокардиограммой (ЭКГ). На основании ЭКГ и других сведений, получаемых при обследовании больного, врачу часто удается достаточно точно определить характер нарушения сердечной деятельности и распознать болезнь сердца.
Регуляция сердечных сокращений. Сердце взрослого человека обычно сокращается с частотой 60-90 раз в минуту. У детей частота сердцебиений выше: у младенцев примерно 120, а у детей до 12 лет - 100 в минуту. Это лишь средние показатели, и в зависимости от условий они могут очень быстро меняться. Сердце обильно снабжено нервами двух типов, регулирующими частоту его сокращений. Волокна парасимпатической нервной системы достигают сердца в составе идущего из мозга блуждающего нерва и оканчиваются главным образом в синусном и АВ узлах. Стимуляция этой системы приводит к общему "замедляющему" эффекту: снижается частота разрядов синусного узла (и, следовательно, частота сердцебиений) и увеличивается задержка импульсов в АВ узле. Волокна симпатической нервной системы достигают сердца в составе нескольких сердечных нервов. Они оканчиваются не только в обоих узлах, но и в мышечной ткани желудочков. Раздражение этой системы вызывает "ускоряющий" эффект, противоположный эффекту парасимпатической системы: возрастает частота разрядов синусного узла и сила сокращений сердечной мышцы. Интенсивная стимуляция симпатических нервов может в 2-3 раза увеличить частоту сердцебиений и объем выбрасываемой за минуту крови (минутный объем). Активность двух систем нервных волокон, регулирующих работу сердца, контролируется и координируется сосудодвигательным (вазомоторным) центром, расположенным в продолговатом мозгу. Наружная часть этого центра посылает импульсы в симпатическую нервную систему, а из середины исходят импульсы, активирующие парасимпатическую нервную систему. Вазомоторный центр не только регулирует работу сердца, но и координирует эту регуляцию с воздействием на мелкие периферические кровеносные сосуды. Иными словами, воздействие на сердце осуществляется одновременно с регуляцией артериального давления и других функций. Вазомоторный центр и сам испытывает влияние многих факторов. Сильные эмоции, например возбуждение или страх, усиливают поступление в сердце импульсов, идущих из центра по симпатическим нервам. Важную роль играют и физиологические изменения. Так, возрастание концентрации углекислоты в крови наряду со снижением содержания кислорода вызывает мощную симпатическую стимуляцию сердца. Переполнение кровью (сильное растяжение) определенных участков сосудистого русла оказывает противоположное действие, угнетая симпатическую и стимулируя парасимпатическую нервную систему, что приводит к замедлению сердцебиений. Физические нагрузки тоже усиливают симпатические влияния на сердце и повышают частоту сердечных сокращений вплоть до 200 в минуту и более, но этот эффект, по-видимому, реализуется не через вазомоторный центр, а напрямую через спинной мозг. Ряд факторов влияет на работу сердца непосредственно, без участия нервной системы. Например, повышение температуры сердца ускоряет ритм сердечных сокращений, а снижение замедляет его. Некоторые гормоны, такие, как адреналин и тироксин, тоже оказывают прямой эффект и, поступая в сердце с кровью, увеличивают частоту сердцебиений. Регуляция силы и частоты сердечных сокращений - очень сложный процесс, в котором взаимодействуют многочисленные факторы. Одни из них влияют на сердце прямо, тогда как другие действуют опосредованно - через различные уровни центральной нервной системы. Вазомоторный центр обеспечивает координацию этих влияний на работу сердца с функциональным состоянием остальных отделов системы кровообращения таким образом, что достигается нужный эффект.
Кровоснабжение сердца. Хотя через камеры сердца проходит огромное количество крови, само сердце ничего не извлекает из нее для собственного питания. Его высокие метаболические потребности обеспечиваются коронарными артериями - специальной системой сосудов, по которым сердечная мышца непосредственно получает примерно 10% всей прокачиваемой ею крови. Состояние коронарных артерий имеет важнейшее значение для нормальной работы сердца. В них нередко развивается процесс постепенного сужения (стеноз), который при перенапряжении вызывает загрудинные боли и приводит к сердечному приступу. Две коронарные артерии, диаметром 0,3-0,6 см каждая, представляют собой первые ответвления аорты, отходящие от нее примерно на 1 см выше аортального клапана. Левая коронарная артерия почти сразу же делится на две крупные ветви, одна из которых (передняя нисходящая ветвь) проходит по передней поверхности сердца к его верхушке. Вторая ветвь (огибающая) располагается в желобке между левым предсердием и левым желудочком; вместе с правой коронарной артерией, лежащей в желобке между правым предсердием и правым желудочком, она, как корона, огибает сердце. Отсюда и название "коронарные". От крупных коронарных сосудов отходят меньшие веточки, которые проникают в толщу сердечной мышцы, снабжая ее питательными веществами и кислородом. Передняя нисходящая ветвь левой коронарной артерии питает переднюю поверхность и верхушку сердца, а также переднюю часть межжелудочковой перегородки. Огибающая ветвь питает часть стенки левого желудочка, отдаленную от межжелудочковой перегородки. Правая коронарная артерия снабжает кровью правый желудочек и у 80% людей - заднюю часть межжелудочковой перегородки. Примерно в 20% случаев эта часть получает кровь из левой огибающей ветви. Синусный и АВ узлы обычно снабжаются кровью из правой коронарной артерии. Интересно отметить, что коронарные артерии - единственные, в которые основное количество крови поступает во время диастолы, а не систолы. Это связано главным образом с тем, что во время систолы желудочков эти артерии, глубоко проникающие в толщу сердечной мышцы, пережимаются и не могут вместить большое количество крови. Венозная кровь в коронарной системе собирается в крупные сосуды, располагающиеся обычно вблизи коронарных артерий. Часть их сливается, образуя крупный венозный канал - коронарный синус, который проходит по задней поверхности сердца в желобке между предсердиями и желудочками и открывается в правое предсердие. При повышении давления в коронарных артериях и увеличении работы сердца кровоток в коронарных артериях возрастает. Недостаток кислорода также приводит к резкому возрастанию коронарного кровотока. Симпатические и парасимпатические нервы, по-видимому, слабо влияют на коронарные артерии, оказывая основное свое действие прямо на сердечную мышцу.
БОЛЕЗНИ СЕРДЦА
До начала 16 в. какие-либо представления о болезнях сердца отсутствовали; считалось, что любое повреждение этого органа неминуемо приводит к быстрой смерти. В 17 в. была открыта система кровообращения, а в 18 в. обнаружена связь между прижизненными симптомами и данными вскрытия больных, умерших от сердечных заболеваний. Изобретение в начале 19 в. стетоскопа позволило при жизни различать сердечные шумы и другие нарушения работы сердца. В 1940-х годах начали производить катетеризацию сердца (введение в сердце трубочек для изучения его функции), что привело в последующие десятилетия к быстрому прогрессу в изучении болезней этого органа и их лечении. Болезни сердца - ведущая причина смерти и инвалидности населения в развитых странах. В США от сердечно-сосудистых заболеваний умирает ежегодно почти 1 млн. человек, что превышает суммарную смертность от других, следующих по значимости, основных причин: рака, несчастных случаев, хронических заболеваний легких, пневмонии, сахарного диабета, цирроза печени и самоубийств. Возросшая частота болезней сердца среди населения отчасти связана с увеличением продолжительности жизни, поскольку они чаще встречаются именно в пожилом возрасте.
Классификация болезней сердца. Болезни сердца могут иметь множество причин, но к важнейшим из них относятся лишь немногие, тогда как все остальные встречаются относительно редко. В большинстве стран мира список таких болезней, расположенных по частоте и значимости, возглавляют четыре группы: врожденные пороки сердца, ревматические болезни сердца (и другие поражения сердечных клапанов), ишемическая болезнь сердца и гипертоническая болезнь. К менее частым заболеваниям относятся инфекционные поражения клапанов (острый и подострый инфекционный эндокардит), сердечная патология, вызванная заболеваниями легких ("легочное сердце") и первичное поражение сердечной мышцы, которое может быть как врожденным, так и приобретенным. В Южной и Центральной Америке очень распространена болезнь сердечной мышцы, связанная с заражением простейшими, т.н. южноамериканский трипаносамоз, или болезнь Шагаса, которой страдают примерно 7 млн. человек.
Врожденные пороки сердца. Врожденными называют те заболевания, которые развились еще до рождения или во время родов; они не обязательно являются наследственными. Многие виды врожденной патологии сердца и кровеносных сосудов встречаются не только порознь, но и в различных сочетаниях примерно у 1 из каждых 200 новорожденных. Причины большинства врожденных пороков сердечно-сосудистой системы остаются неизвестными; при наличии в семье одного ребенка с пороком сердца риск рождения других детей с такого рода пороком несколько возрастает, но все же остается низким: от 1 до 5%. В настоящее время многие из этих пороков поддаются хирургической коррекции, что обеспечивает возможность нормального роста и развития таких детей. Самые распространенные и тяжелые врожденные пороки можно классифицировать в соответствии с механизмами нарушения функции сердца. Одна группа пороков - это наличие шунтов (обходных путей), из-за которых поступающая из легких обогащенная кислородом кровь нагнетается обратно в легкие. При этом возрастает нагрузка как на правый желудочек, так и на сосуды, несущие кровь в легкие. К такого рода порокам относятся незаращение артериального протока - сосуда, по которому у плода кровь обходит еще не работающие легкие; дефект межпредсердной перегородки (сохранение отверстия между двумя предсердиями к моменту рождения); дефект межжелудочковой перегородки (щель между левым и правым желудочками). Другая группа пороков связана с наличием препятствий кровотоку, приводящих к увеличению рабочей нагрузки на сердце. К ним относятся, например, коарктация (сужение) аорты или сужение выпускных клапанов сердца (стеноз легочного или аортального клапана). Тетрада Фалло, самая частая причина синюшности (цианоза) ребенка, - сочетание четырех пороков сердца: дефекта межжелудочковой перегородки, сужения выхода из правого желудочка (стеноз устья легочной артерии), увеличения (гипертрофии) правого желудочка и смещения аорты; в результате бедная кислородом ("синяя") кровь из правого желудочка попадает в основном не в легочную артерию, а в левый желудочек и из него в большой круг кровообращения. В настоящее время установлено также, что клапанная недостаточность у взрослых может быть следствием постепенной дегенерации клапанов при двух типах врожденных аномалий: у 1% людей артериальный клапан имеет не три, а лишь две створки, а у 5% наблюдается пролапс митрального клапана (выбухание его в полость левого предсердия во время систолы).
Ревматическое поражение сердца. В 20 в. в развитых странах наблюдается неуклонное снижение частоты ревматизма, но и до сих пор примерно 10% операций на сердце производится по поводу его хронического ревматического поражения. В Индии, Южной Америке и многих других менее развитых странах ревматизм все еще встречается очень часто. Ревматизм возникает как позднее осложнение стрептококковой инфекции (обычно горла) (см. РЕВМАТИЗМ). В острой стадии процесса, чаще всего у детей, поражаются миокард (сердечная мышца), эндокард (внутренняя оболочка сердца) и нередко перикард (наружная оболочка сердца). В более тяжелых случаях наблюдается увеличение размеров сердца из-за острого воспаления его мышцы (миокардита); воспаляется и эндокард, особенно те его участки, которые покрывают клапаны (острый вальвулит). Хроническое ревматическое поражение сердца вызывает стойкое нарушение его функции, часто наступающее вслед за острым приступом ревматизма. Миокардит в основном излечивается, но деформации клапанов, особенно митрального и аортального, обычно остаются. Прогноз у больных с ревматическим поражением сердца зависит от тяжести начальных поражений, но в еще большей степени - от возможных рецидивов инфекции. Лечение сводится к профилактике повторных инфекций с помощью антибиотиков и к хирургическому восстановлению или замене поврежденных клапанов.
Ишемическая болезнь сердца. Поскольку внутренняя оболочка сердца препятствует поступлению в него питательных веществ и кислорода из крови, которую оно перекачивает, сердце зависит от своей собственной системы кровоснабжения - коронарных артерий. Повреждение или закупорка этих артерий приводит к ишемической болезни сердца. В развитых странах ишемическая болезнь сердца стала самой частой причиной смерти и инвалидности, связанными с сердечно-сосудистыми заболеваниями. В США на ее долю приходится около 30% смертности. Она намного опережает другие заболевания в качестве причины внезапной смерти и особенно часто встречается у мужчин. Развитию ишемической болезни сердца способствуют такие факторы, как курение, гипертония (повышенное кровяное давление), высокий уровень холестерина в крови, наследственная предрасположенность и малоподвижный образ жизни. С течением времени отложения холестерина и кальция, а также разрастание соединительной ткани в стенках коронарных сосудов утолщают их внутреннюю оболочку и приводят к сужению просвета. Частичное сужение коронарных артерий, ограничивающее кровоснабжение сердечной мышцы, может вызывать стенокардию (грудную жабу) - сжимающие боли за грудиной, приступы которых чаще всего возникают при увеличении рабочей нагрузки на сердце и соответственно его потребности в кислороде. Сужение просвета коронарных артерий способствует также образованию в них тромбозов (см. ТРОМБОЗ). Коронаротромбоз приводит обычно к инфаркту миокарда (омертвению и последующему рубцеванию участка сердечной ткани), сопровождающемуся нарушением ритма сердечных сокращений (аритмией). Лечение, проводимое в специализированных отделениях больниц в случае возникновения аритмий и резкого повышения или снижения кровяного давления, уменьшает смертность в острой стадии инфаркта миокарда. После выведения больного из этой стадии ему назначают длительную терапию бета-блокаторами, такими, как пропранолол и тимолол, которые уменьшают нагрузку на сердце, препятствуя влиянию на него адреналина и адреналиноподобных веществ, и заметно снижают риск повторных инфарктов и гибели в постинфарктный период. Поскольку суженные коронарные артерии не в состоянии удовлетворить возрастающую при физических нагрузках потребность сердечной мышцы в кислороде, для диагностики часто применяют нагрузочные пробы с одновременной регистрацией ЭКГ. Лечение хронической стенокардии основано на использовании медикаментозных средств, которые либо уменьшают нагрузку на сердце, снижая кровяное давление и замедляя сердечный ритм (бета-блокаторы, нитраты), либо вызывают расширение самих коронарных артерий. Когда такое лечение оказывается безуспешным, обычно прибегают к операции шунтирования, суть которой - в направлении крови из аорты по венозному трансплантату в нормальный участок коронарной артерии в обход суженного ее участка.
Поражение сердца при артериальной гипертонии. Артериальная гипертония (гипертензия) в форме хронически повышенного кровяного давления распространена во всем мире и на ее долю приходится почти 25% всех случаев сердечно-сосудистых заболеваний. Первоначально сердце приспосабливается к повышенному давлению, увеличивая массу и силу сердечной мышцы (гипертрофия сердца). Однако при очень высокой и длительной артериальной гипертонии оно постепенно ослабевает, гипертрофия сменяется простым расширением полостей сердца, и наступает сердечная недостаточность. Гипертония нередко служит причиной и ишемической болезни сердца. К другим частым причинам смерти при многолетней гипертонии относятся инсульты и поражения почек. В последние десятилетия успехи медикаментозного лечения артериальной гипертонии снизили частоту поражения сердца при этом заболевании.
См. также ГИПЕРТОНИЯ АРТЕРИАЛЬНАЯ. Другие болезни сердца встречаются лишь в малом проценте случаев. К редким их причинам относятся сифилис, туберкулез, опухоли, воспалительные поражения миокарда или эндокарда, повышенная активность щитовидной железы и бактериальная инфекция сердечных клапанов (эндокардит).
Нарушения функции сердца. Многие болезни сердца, в том числе и первичное поражение сердечной мышцы, в конечном итоге приводят к миокардиальной, или застойной, сердечной недостаточности. Наиболее эффективные способы ее профилактики заключаются в лечении артериальной гипертонии, своевременной замене пораженных сердечных клапанов и лечении ишемической болезни сердца. Даже при развившейся застойной сердечной недостаточности часто удается помочь больному, применяя препараты наперстянки, диуретики (мочегонные) и сосудорасширяющие средства, которые снижают рабочую нагрузку на сердце. Нарушения сердечного ритма (аритмии) встречаются часто и могут сопровождаться такими симптомами, как перебои или головокружения. К самым распространенным нарушениям ритма, выявляемым с помощью электрокардиографии, относятся преждевременные сокращения желудочков (экстрасистолы) и внезапное кратковременное учащение предсердных сокращений (предсердная тахикардия); эти нарушения бывают функциональными, т.е. могут возникать в отсутствие каких-либо заболеваний сердца. Они иногда вообще не ощущаются, но могут и причинять значительное беспокойство; в любом случае такие аритмии редко бывают серьезными. Более выраженные нарушения ритма, в том числе быстрые беспорядочные сокращения предсердий (мерцательная аритмия), чрезмерное учащение этих сокращений (трепетание предсердий) и учащение желудочковых сокращений (желудочковая тахикардия), требуют применения препаратов наперстянки или противоаритмических средств. Для выявления и оценки аритмий у кардиологических больных и выбора наиболее эффективных лечебных средств в настоящее время проводят непрерывную регистрацию ЭКГ на протяжении суток с помощью портативного прибора, а иногда и через вживленные в сердце датчики. К тяжелому нарушению функции сердца приводит его блокада, т.е. задержка электрического импульса на пути от одного участка сердца к другому. При полной блокаде сердца частота сокращений желудочков может падать до 30 в минуту и ниже (нормальная частота у взрослого человека в покое составляет 60-80 сокращений в минуту). Если интервал между сокращениями достигает нескольких секунд, возможна потеря сознания (т.н. приступ Адамса - Стокса) и даже смерть из-за прекращения кровоснабжения мозга.
Методы диагностики. "Золотым стандартом" в диагностике болезней сердца стала катетеризация его полостей. Через вены и артерии в камеры сердца проводят длинные гибкие трубки (катетеры). За движением катетеров следят на экране телевизора и по мере продвижения катетера из одной камеры сердца в другую отмечают наличие любых аномальных соединений (шунтов). Одновременно регистрируют давление, чтобы определить его градиент по обе стороны сердечных клапанов. После введения в сердце рентгеноконтрастного вещества получают движущееся изображение, на котором видны места сужений коронарных артерий, негерметичность клапанов и нарушения работы сердечной мышцы. Без катетеризации сердца диагностическая ценность всех других методов часто оказывается недостаточной. К последним относятся эхокардиография - ультразвуковой метод, дающий изображение сердечной мышцы и клапанов в движении, - а также изотопное сканирование, позволяющее с помощью малых доз радиоактивных изотопов получить изображение камер сердца.
ОПЕРАЦИИ НА СЕРДЦЕ
Чуть более 100 лет назад ведущий хирург мира Т. Бильрот предсказывал, что любой врач, рискнувший произвести операцию на человеческом сердце, сразу же потеряет уважение своих коллег. Сегодня только в США ежегодно выполняется около 100 000 таких операций. Еще в конце 19 в. появились сообщения об успешных попытках операций на сердце, а в 1925 впервые удалось расширить пораженный сердечный клапан. В конце 30 - начале 40-х годов начались операции по коррекции врожденных аномалий сосудов, расположенных рядом с сердцем, например перевязка артериального протока (оставшегося открытым сосуда, который у плода несет кровь в обход легких и закрывается после рождения) и расширение аорты при ее коарктации (сужении). В середине 40-х годов были разработаны методы частичной хирургической коррекции ряда сложных врожденных пороков сердца, что сохранило жизнь многим обреченным детям. В 1953 Дж.Гиббону (США) удалось ликвидировать дефект межпредсердной перегородки (сохранившегося после рождения сообщения между двумя предсердиями); операция была произведена на открытом сердце под непосредственным визуальным контролем, что стало возможным благодаря применению устройства, обеспечивающего экстракорпоральное кровообращение, а именно аппарата сердце-легкие. Создание такого аппарата увенчало 15-летние упорные исследования Гиббона и его жены. Эта операция ознаменовала начало современной эры сердечной хирургии.
Аппарат сердце-легкие. Хотя современные аппараты сердце-легкие по производительности и эффективности намного превосходят первую модель Гиббона, принцип их работы остается тем же. Венозную кровь больного, чаще всего с помощью крупных канюль (трубок), введенных через правое предсердие в верхнюю и нижнюю полые вены, отводят в оксигенатор - устройство, в котором кровь на большой поверхности контактирует с богатой кислородом газовой смесью, что обеспечивает ее насыщение кислородом и потерю углекислоты. Затем оксигенированная (насыщенная кислородом) кровь через канюлю, помещенную в артерию (обычно в аорту вблизи отхождения от нее безымянной артерии), нагнетается обратно в тело больного. При прохождении крови через аппарат сердце-легкие, как правило, используют приспособления для ее подогрева и охлаждения, а также добавляют к ней необходимые вещества. В настоящее время применяются оксигенаторы двух основных типов. В одних из них (пузырьковых) для создания большой поверхности контакта между кровью и газом богатая кислородом газовая смесь пропускается через кровь в виде пузырьков. Недостатком этого эффективного и недорогого метода оксигенации является повреждение клеток крови при длительном прямом воздействии кислорода. Другой тип - мембранные оксигенаторы, в которых между кровью и газом находится тонкая пластиковая мембрана, защищающая кровь от непосредственного контакта с газовой смесью. Однако мембранные оксигенаторы несколько дороже и сложнее в работе, поэтому обычно их применяют лишь в тех случаях, когда предполагается длительное использование аппарата.
Типы операций. Кардиохирургия - эффективный способ лечения ряда врожденных, клапанных и коронарных болезней сердца. Операции на сердце проводят лишь после всестороннего обследования больного с тем, чтобы сократить время на уточнение задачи во время самой операции. Предоперационное обследование обычно включает катетеризацию сердца, т.е. введение в него катетера с диагностической целью. В настоящее время хирургическое лечение ряда врожденных пороков сердца сопряжено лишь с очень небольшим риском во время операции и высокой вероятностью положительного результата. Для закрытия отверстий в стенках, разделяющих предсердия или желудочки (дефектов межпредсердной или межжелудочковой перегородки), когда эти пороки не сочетаются с другими аномалиями, используют кусочки дакрона, вшиваемые в края отверстия. При врожденных стенозах (сужении) клапанов, чаще всего легочного или аортального, их расширяют, производя разрезы на прилежащих участках ткани. В настоящее время удается излечивать детей и с такими сложными пороками, как тетрада Фалло и неправильное расположение крупных артерий. Важнейшие достижения последних двух десятилетий - операции на сердце у младенцев (в возрасте до 6 месяцев) и создание снабженных клапанами протоков (анастомозов), соединяющих сердце с крупными сосудами, у детей с соответствующими врожденными пороками.
Замена клапанов. Первые успешные операции по замене сердечных клапанов были выполнены в начале 1960-х годов, но и до сих пор продолжается работа по совершенствованию искусственных клапанов. В настоящее время существуют два основных вида клапанных протезов - механические и биологические. И в тех, и в других имеется кольцо (обычно из дакрона), которое вшивают в сердце, чтобы фиксировать положение протеза. Механические клапанные протезы построены либо по принципу шарика в сетке, либо по принципу поворачивающегося диска. В первом случае кровоток в правильном направлении выталкивает шарик из отверстия, прижимая его ко дну сетки и создавая тем самым возможность дальнейшего прохождения крови; обратный кровоток вталкивает шарик в отверстие, которое таким образом оказывается закрытым и не пропускает кровь. В клапанах с поворачивающимся диском этот диск полностью закрывает отверстие, но закреплен только с одного конца. Движущаяся в правильном направлении кровь давит на диск, поворачивая его на шарнирном креплении и открывая отверстие; при обратном движении крови диск полностью перекрывает отверстие. Биологические искусственные клапаны - это либо свиные аортальные клапаны, которые крепятся на специальном устройстве, либо клапаны, выкроенные из бычьего перикарда (фиброзной сумки, окружающей сердце). Предварительно их фиксируют в растворе глютарового альдегида; в результате они утрачивают свойства живой ткани и потому не подвергаются отторжению, опасность которого существует при любой пересадке органов. При использовании механических клапанов, которые могут функционировать многие годы, больному до конца жизни приходится применять антикоагулянты, чтобы предотвратить образование на клапанах кровяных сгустков. Биологические клапаны не требуют обязательного применения антикоагулянтов (хотя оно часто рекомендуется), но изнашиваются быстрее, чем механические. Операции на коронарных артериях. Большинство кардиохирургических операций, производимых в настоящее в США, выполняется по поводу ишемической болезни сердца и ее осложнений, т.е. патологии, связанной с изменением состояния коронарных артерий. Первая такая операция была выполнена в конце 1960-х годов. Теперь хирурги умеют прокладывать обходные пути вокруг суженных участков мельчайших коронарных артерий, используя оптическое увеличение, очень тонкий шовный материал и методики, позволяющие работать на остановленном сердце. В одних случаях для создания обходного пути (шунта) используют отрезок подкожной вены голени, соединяя один его конец с аортой, а другой - с коронарной артерией, минуя суженный ее участок; в других случаях к проходимому участку коронарной артерии подсоединяют артерию молочной железы, отделив ее от передней грудной стенки. При правильном подборе больных риск при подобных операциях не превышает 1-2%, а разительного улучшения состояния можно ожидать более чем в 90% случаев. Показанием к такой операции обычно служит стенокардия. Другой широко применяемый в настоящее время метод при сужении артерий - баллонная ангиопластика, при которой катетер с баллончиком на конце вводят в коронарную артерию, а затем баллончик надувают, чтобы растянуть утолщенные стенки артерии. Некоторые осложнения ишемической болезни сердца также требуют хирургического вмешательства. Например, в тех случаях, когда происходит разрыв рубца, образовавшегося в результате инфаркта миокарда, и нарушается цельность межжелудочковой перегородки, оперативным путем закрывают возникшее отверстие. Другое осложнение заключается в образовании на месте рубца аневризмы (пузыреобразного выпячивания) сердца. При необходимости такие аневризмы удаляют тоже хирургическим путем.
Пересадка сердца. В самых тяжелых случаях требуется замена всего сердца, для чего проводят его пересадку (трансплантацию). Привлекательность этой операции, широко разрекламированной в конце 1960-х годов, значительно померкла, когда выяснилось, что она сопряжена с почти непреодолимыми проблемами, которые создает отторжение чужеродных тканей или применение средств, подавляющих реакцию отторжения. Однако в начале 1980-х годов с появлением новых медикаментозных средств, противодействующих отторжению, количество операций по пересадке сердца резко возросло. В наши дни более 50% больных после такой операции живут свыше 5 лет. Несмотря на все сложности, пересадка сердца в настоящее время является единственной возможностью спасти жизнь больных с конечной стадией сердечных заболеваний, когда другие методы лечения оказываются безуспешными. Когда-нибудь вместо пересадки чужого сердца можно будет использовать полностью искусственное сердце. В 1982 такое сердце было впервые вживлено больному, который прожил после этого 112 дней и умер не из-за его остановки, а вследствие общего тяжелого состояния. Все еще остающееся на стадии разработки искусственное сердце нуждается в существенном усовершенствовании, включая и автономное энергоснабжение.
См. также
БИОМЕДИЦИНСКАЯ ИНЖЕНЕРИЯ;
ПЕРЕСАДКА ОРГАНОВ.
Энциклопедия Кольера. — Открытое общество. 2000.
