Syndrome de Tietze
| Spécialité | Rhumatologie |
|---|
| CIM-10 | M94.0 |
|---|---|
| CIM-9 | 733.6 |
| DiseasesDB | 13112 |
| MeSH | D013991 |
| Patient UK | Tietzes-syndrome-pro |
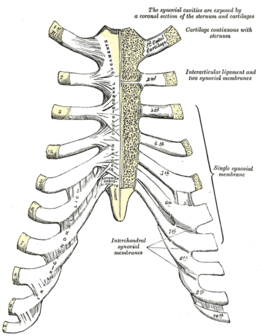
Le syndrome de Tietze — découvert par le médecin allemand Alexander Tietze (en) (1864-1927) — se caractérise par la survenue brutale (en quelques minutes) de douleurs thoraciques aiguës ou suraiguës, qui siègent en règle générale au niveau des 2e ou 3e articulations chondro-costales ou chondro-sternales (à droite ou à gauche de la partie haute du sternum). Les douleurs sont en général très vives, évoquant un « broiement » des tissus concernés, et sont majorées par la moindre mobilisation, comme le fait de bouger un bras ou même d'inspirer profondément. La douleur peut s'accompagner de rougeur et de tuméfaction au niveau de la zone douloureuse. Ce syndrome peut être visible en échographie, s'accompagnant d'un petit épanchement pleural quand il est floride.
Le syndrome de Tietze est aussi connu sous le nom de costochondrite tubéreuse.
Causes[modifier | modifier le code]
La plupart du temps, la cause est inconnue. Il peut s'agir d'un hématome intercostal, provoqué par un choc tel qu'un faux mouvement. C'est un syndrome caractéristique des joueurs de guitare ou d'une personne qui secoue son tapis. Ou bien dans le cadre sportif, de mouvements brutaux répétés créant un traumatisme.
Symptômes[modifier | modifier le code]
Les symptômes varient beaucoup selon les malades. Toutefois il existe dans tous les cas une très vive douleur[1] caractérisée par un fond douloureux permanent, localisé le plus souvent au niveau des 2e et 3e côtes. Cette douleur est reproductible et augmentée fortement à la palpation, à la mobilisation (toux, levée des bras, éternuement, se pencher en avant), cette reproductibilité et localité des douleurs est caractéristique du syndrome. Les autres manifestations pouvant apparaître : gonflements, tuméfaction, rougeurs, douleurs d'estomac, fatigue, courbatures, ne sont pas invariables et dépendent beaucoup des différents patients[2].
De plus, à ce fond douloureux permanent, s'ajoutent de violentes crises hyperalgiques. Ces crises de durée variable interviennent de manière inopinée et provoquent une augmentation franche et extrême de la douleur. Certains patients connaissent alors des évanouissements, cris de douleur, parfois même des hallucinations[3]. Ces crises peuvent survenir jusqu'à plusieurs fois par jour. Toutefois les crises d'importances extrême sont généralement plus espacées de l'ordre de 2 à 4 mois.
Lorsqu'elles surviennent un traitement médicamenteux est nécessaire, bien souvent par le biais d'une prise en charge en milieu hospitalier avec des antalgiques de classe 3.
Impact quotidien[modifier | modifier le code]
Les patients souffrant du syndrome de Tietze voient leurs capacités de vie diminuées[4], en effet la moindre mobilisation du tronc supérieur augmentant la douleur, les actes de la vie quotidienne s'en trouvent affectés : l'habillement, la toilette, le ménage, montée d'escaliers...
On a donc affaire à un syndrome particulièrement handicapant du fait des douleurs qu'il provoque[2]. Par ailleurs, les traitements qu'il nécessite présentent également d'importants effets secondaires : somnolence, problèmes de concentration, nausée, apathie, déficience de mémoire, symptômes de manque, tremblements[5].
Ces éléments liés au syndrome et aux traitements induisent donc un fort handicap dans la vie des malades. Ils se répercutent dans leur vie sociale, estudiantine, professionnelle ou familiale. Les déplacements s'en retrouvent limités par les douleurs importantes et les traitements, les malades connaissent ainsi un périmètre de marche réduit. De même, la conduite est complexe voire impossible : les accelérations, freinages, frottements de la ceinture de sécurité, augmentent drastiquement les douleurs ressenties. Enfin, les transports en commun présentent les mêmes inconvénients, d'autant plus lorsque le malade ne peut avoir accès à une place assise.
Le retentissement du syndrome de Tietze se fait donc dans la vie des patients qui en pâtissent de manière importante et subissent un fort handicap entravant leur quotidien[2].
Traitement[modifier | modifier le code]
Il n'existe pas de protocole de traitement systématisé, tant les manifestations cliniques (et notamment la douleur) peuvent être différentes selon les patients. Par ailleurs, la cause du syndrome de Tietze reste inconnue, même si, dans les « facteurs de risque », on évoque parfois la notion d'un traumatisme antérieur de la région sterno-costale (trauma professionnel ou sportif), soit la notion de micro-traumas répétés. Enfin, les douleurs de la région sterno-costale pouvant a priori égarer le diagnostic vers une pathologie cardiaque (insuffisance coronarienne ou péricardite) ou respiratoire aigüe et les signes locaux (tuméfation, rougeur) pouvant rester discrets, le diagnostic de syndrome de Tietze est pour beaucoup un « diagnostic d'exclusion ». Le diagnostic s'en voit alors fortement retardé et favorise l'apparition d'une manifestation chronique. De fait, le traitement est, initialement, purement symptomatique.
D'emblée, après l'établissement du diagnostic il s'agit surtout de soulager la douleur qui peut être très intense voire extrême dans certains cas (avec malaise voire syncope lors de la mobilisation du malade). On utilise les antalgiques classiques et un AINS (anti-inflammatoire non stéroïdien). En cas de syndrome hyperalgique résistant, il faut alors passer aux dérivés morphiniques, voire à la morphine en patch cutané. La prescription des AINS, très ulcérogènes au niveau du tube digestif, implique parfois d'associer un anti-acide de type IPP (inhibiteur de la pompe à protons), notamment chez les sujets présentant des antécédents d'ulcères ou de mauvaise tolérance digestive aux AINS.
Certains thérapeutes sont amenés enfin à administrer des corticoïdes en injection intra- ou péri-articulaire, lesquels peuvent grandement soulager le patient dans les syndromes rebelles ou trainants, en excluant toutefois les formes chroniques plus retorses.
Avec une prise en charge rapide et adaptée grâce à des AINS, le malade peut espérer une amélioration de sa situation dans un délai relativement court. Toutefois, la longueur des diagnostic et la méconnaissance du syndrome induisent d'importants délais de prise en charge. Celle-ci s'en retrouve compromise et, passés les 3 mois, le syndrome peut devenir chronique. Dès lors il apapraît qu'il devient beaucoup plus complexe de le traiter et il peut se maintenir durant de nombreux mois et même plusieurs années. Dans de très nombreux cas de syndrome chronique, les malades connaissent une rémission temporaire se soldant par une rechute. Les délais de période initiale, de rémission ou de rechute varies bien entendu selon les malades.
Association de patients et autres informations[modifier | modifier le code]
Il existe en France une association de patients : "Nous TIETZE"[6] ainsi qu'aux Pays-Bas : "Tietze en Costochondritis"[7]. Ces associations œuvrent pour la connaissance médicale du syndrome de Tietze et pour l'aide aux malades. La douleur thoracique est souvent anxiogène car interprétée comme un signe d'infarctus du myocarde. Un élément qui permet d'affirmer le syndrome est le fait que la douleur est brutalement exacerbée par une palpation douce de la zone sensible (symptôme dit de la « douleur exquise »). Il convient néanmoins d'effectuer un ECG, une radiographie du thorax ainsi qu'un dosage de troponine afin d'éliminer les autres diagnostics concernant les pathologies se révélant par des douleurs thoraciques aiguës.
Rareté et diagnostic[modifier | modifier le code]
Le syndrome de Tietze est une maladie rare bien qu'aucune étude n'existe sur la prévalence exacte de la maladie dans la population[8]. La rareté et la méconnaissance de ce syndrome entraîne d'importantes difficultés de diagnostic et de prise en charge[9], dès lors, d'importants risques de chronicité de la maladie et des douleurs existent. En cas de syndrome chronique le traitement ne sera pas le même et sera plus long pour espérer éliminer les douleurs.
La méconnaissance de ce syndrome par la communauté médicale rend complexe sont traitement, notamment en cas de crise, qui varie selon les patients[3].
Le diagnostic du syndrome est rendu d'autant plus complexe par le mustisme d'un grand nombre d'examens d'imagerie médicale, ne laissant voir aucun symptôme évident dans une grande majorité des cas[9]. Les examens infructueux retardent ainsi la pose d'une solution claire et aboutissent souvent à un diagnostic par élimination et auscultation physique et mobilisation, grâce aux symptômes caractéristiques[2].
Notes et références[modifier | modifier le code]
- (en) Hany Hasan Elsayed, Ihab Ali, Mohammed Abdel‐Gayed et Aly Mohamad Warda, « The efficacy of oral corticosteroids for treatment of Tietze syndrome: A pragmatic randomized controlled trial », Journal of Clinical Pharmacy and Therapeutics, vol. 47, no 12, , p. 2279–2286 (ISSN 0269-4727 et 1365-2710, DOI 10.1111/jcpt.13810)
- « Le syndrome - Symptômes », sur Nous TIETZE, (consulté le )
- « Le syndrome - Les crises hyperalgiques », sur Nous TIETZE, (consulté le )
- (en) Hany Hasan Elsayed, Ihab Ali, Mohammed Abdel-Gayed et Aly Mohamad Warda, « The efficacy of oral corticosteroids for treatment of Tietze syndrome: A pragmatic randomized controlled trial », Journal of Clinical Pharmacy and Therapeutics, vol. 47, no 12, , p. 2279–2286 (ISSN 1365-2710, PMID 36443282, DOI 10.1111/jcpt.13810)
- « Le syndrome - Quels traitements? », sur Nous TIETZE, (consulté le )
- Site de l'association Nous Tietze.
- Tietze.nl.
- Michael Rosenberg et Till Conermann, « Tietze Syndrome », dans StatPearls, StatPearls Publishing, (PMID 33232033, lire en ligne)
- « Le syndrome - L'errance des malades », sur Nous TIETZE, (consulté le )
Liens externes[modifier | modifier le code]
- « site officiel de l'association Nous TIETZE » (consulté le ) (fr)
- (nl + en) « Vereniging van Tietze en costochondritis patiënten » (Site officiel de l'association des patients du syndrome de Tietze et de la costochondrite aux Pays-Bas) (consulté le )