Névralgie pudendale
syndrome d'Alcock
| Spécialité | Neurologie |
|---|
| MeSH | D060545 |
|---|
La névralgie pudendale est une douleur neuropathique qui concerne le territoire du nerf pudendal – ou nerf honteux interne dans l'ancienne nomenclature[1] – qui innerve la région pelvienne, entre les organes génitaux et l'anus. Lorsqu'elle est provoquée par une neuropathie d'enclavement du nerf pudendal dans le canal d'Alcock, on parle de syndrome du canal d'Alcock[2].
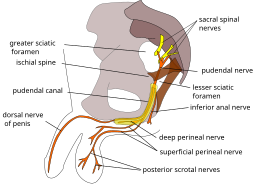
Anatomie nerveuse pelvi-périnéale[modifier | modifier le code]
Le nerf pudendal est un nerf mixte prenant ses origines aux niveaux des racines S2, S3 et S4, avec une contribution possible de S1 et S5. Les racines sont plaquées en avant du muscle piriforme. Le nerf pudendal entre dans la coulée infra-piriforme, espace limité en haut par le muscle piriforme et en bas par le ligament sacro-épineux, il emprunte un trajet fessier. Le nerf pudendal passe ensuite sous le ligament sacro-épineux et revient vers le plevis. Le nerf rectal inférieur, première collatérale du nerf pudendal, naît avant l’entrée de la fosse ischio-rectale, ne passe donc pas sous le processus falciforme ni dans le canal d'Alcock. Le nerf rectal inférieur va innerver le quadrant dorsal du sphincter anal. Le trajet tronculaire du nerf pudendal, devenu nerf périnéal, se poursuit sous le processus falciforme et dans le canal d’Alcock (dédoublement du fascia du muscle obturateur interne et des fibres du prolongement falciforme du ligament sacro-tubéral). Il va innerver le quadrant ventral du sphincter anal. Le nerf élévateur de l’anus parcourt la face antérieure du ligament sacro-épineux. Il ne passe donc pas sous le ligament sacro-épineux ni sous le processus falciforme et évite donc le canal d'Alcock. Il innerve, entre autres, le muscle pubo-coccygien. Le nerf pudendal présente de nombreuses variations anatomiques : 1 ou 2 troncs nerveux, 2 troncs nerveux avec un nerf rectal inférieur traversant le ligament sacro-épineux, 2 troncs nerveux avec un nerf rectal inférieur ne traversant pas le ligament sacro-épineux et 3 troncs nerveux.
Sites anatomiques d’enclavement du nerf pudendal[modifier | modifier le code]
- Queue de cheval : racines lombo-sacrées (L2 à S5) en dessous du cône terminal
- Muscle piriforme
- Coulée infra-piriforme
- Fosse ischio-rectale
- Canal d'Alcock
- Entre le ligament sacro-tubéral et le ligament sacro-épineux
Signes cliniques[modifier | modifier le code]
Le patient décrit une douleur et/ou signe fonctionnel dans un ou des territoires du nerf pudendal.
| Signes cliniques les plus fréquents (données recueillies sur 43 patients opérés5) | Femmes en % | Hommes en % |
|---|---|---|
| Sensation de brûlure anale, périnéale, labiale, clitoris/pénis, inguinale, uréthrale | 87,1 | 83,1 |
| Sensation de corps étranger intra-rectal | 33,3 | 16,1 |
| Sensation de faux besoins de défécation | 16,1 | 8,3 |
| Dyspareunie profonde | 19,4 | / |
| Dysfonction érectile | / | 25 |
| Douleur au cours de l'éjaculation | / | 7,7 |
| Pollakiurie (envies fréquentes d'uriner) | 16,1 | / |
| Dysurie (difficulté à uriner) | 6,7 | 16,6 |
| Constipation | 6,45 | / |
| Douleurs ischiatiques | 12,9 | / |
| Hyperesthésies, dysesthésies +/- diffuse | 6,7 | / |
| Impression de rétrécissement, de contraction, de spasme, de torsion, de déchirure anale, rectale ou pelvienne | 3,2 | / |
| Syndrome d'hyperexcitabilité sexuelle spontanée | 3,2 | / |
| Sensation de lourdeur pelvienne | 3,2 | / |
Ces signes cliniques sont souvent augmentés en position assise, soulagés en position allongée et exacerbés en pré- per- ou post-défécation/mictionnel (avant, pendant ou après la défécation et/ou la miction).
Étant une maladie souvent méconnue, les symptômes qu'elle entraîne peuvent orienter à tort vers des diagnostics erronés[3] tels que des cystalgies sans cystite avérée, des tableaux de vulvo-vaginites sans germe retrouvé, des prostatites aseptiques, des douleurs anales sans hémorroïde ni fissure, voire des maladies psychosomatiques.
Elle entre dans le cadre des douleurs pelviennes chroniques et devrait être évoquée devant une douleur ano-périnéo-scrotale persistante, non étiquetée malgré un bilan bien conduit.
Le diagnostic est essentiellement clinique et se base sur une combinaison de certains critères[4]. Il est confirmé par l’étude électromyographique pelvi-périnéale (réflexes sacrés étagés ou latence distale motrice du nerf pudendal) corrélée à une échographie-doppler couleur réalisée par un spécialiste de cette affection et par un test infiltratif positif.
La participation radiculaire et vertébrale dans certains dysfonctionnements du nerf pudendal ou souffrance radiculaire intra-rachidienne des nerfs pudendaux[modifier | modifier le code]
Le nerf pudendal peut être soumis à des agressions tout au long de son trajet intra- ou extra-rachidien. Un certain nombre de zones à risque se trouvent sur son passage. Partis de la substance grise médullaire S2 - S4, les axones cheminent jusqu'aux muscles du plancher pelvien en suivant la voie des racines ventrales de la moelle, les nerfs rachidiens, la queue de cheval, les trous sacrés, le nerf anatomiquement parlant. Il faut insister sur le fait que les racines nerveuses, les nerfs spinaux et les nerfs périphériques sont les éléments d'une même fibre nerveuse, et qu'une atteinte à un niveau quelconque fragilise celle-ci et la rend particulièrement sensible aux agressions. Les structures innervées peuvent devenir hyperirritables (supersensitisation). De plus, les tissus conjonctifs et duremériens qui enveloppent le nerf pudendal peuvent avoir des répercussions sur celui-ci par leur riche apport vasculaire qui peut être déficitaire.
De nombreux patients lombalgiques ou lombo-sciatalgique présentent des signes électrophysiologique (EMG) du nerf pudendal sans aucune passé obstétrical ou d'intervention pelvienne. L'EMG des membres inférieurs confirmait une atteinte radiculaire L4, L5 ou S1 alors que l'imagerie ne décelait que peu ou prou qu'un processus vertébral ou discal mineur. Soulignons que cette découverte a été effectuée sur des patients adressés pour troubles mictionnels et que la découverte de ces souffrances radiculaires a été fortuite. Si l’on faisait une exploration du sphincter urétral chez les patients ayant un conflit vertébro- ou disco-radiculaire entre les étages vertébraux L1 à S1, on trouverait probablement un grand nombre de tracés radiculaires. Cet ensemble de considérations souligne la participation possible de la pathologie vertébro- ou disco-radiculaire ainsi que de la morphologie osseuse du périnée dans certains dysfonctionnements du nerf pudendus, rendant celui-ci plus vulnérable aux agressions par la fragilisation du nerf qu'elle entraîne. Les explorations devraient donc considérer un " périnée élargi" remontant jusqu'au niveau rachidien L1.
Réflexes sacrés[modifier | modifier le code]
La voie afférente est constituée par les fibres sensitives du NP stimulée électriquement au niveau du nerf dorsal du clitoris/verge. Il est indispensable de considérer que le nerf est constitué d’un grand nombre de fibres nerveuses (FN). L’augmentation de l’intensité de stimulation a pour effet un accroissement progressif du nombre de FN recrutées (sommation spatiale). Le récepteur sensitif correspond à un transducteur intensité-nombre, à partir duquel l’intensité de stimulation (I) est convertie en nombre (N) de FN activées [N=f(I)]. Sur un sujet normal, l’intensité liminaire correspond au nombre minimum de FN dont les potentiels d’actions arrivant en phase ont une intensité résultante suffisante pour déclencher le réflexe. Mais si sur le trajet afférent les conductions nerveuses individuelles sont désynchronisées ou si une dénervation partielle est importante, le réflexe est absent ou nécessite une intensité de stimulation plus élevée. Le message afférent va s’articuler à un module de transfert situé au niveau médullaire S2-S4 avec un système d’interneurones. Ce message, via le module de transfert, va exciter la voie efférente au départ de la corne ventrale de la moelle (S2-S4) située dans le noyau d'Onuf. La totalité de l’arc réflexe dure environ 35 ms (N < 44 ms).
La réponse musculaire peut être enregistrée au niveau de tous les muscles pelvi-périnéaux.
Réflexes sacrés étagés[modifier | modifier le code]
Basés sur le principe général du réflexe sacré, les réflexes sacrés étagés se servent de la dichotomie des collatérales du nerf pudendal et de l’innervation du nerf élévateur de l’anus. Le nerf élévateur de l’anus, ne passant pas par les zones susceptibles de comprimer le nerf pudendal, sert de référence minimale en tant que délai de conduction. Le nerf périnéal, passant par toutes les zones susceptibles de comprimer le nerf pudendal, sert de référence maximale en tant que délai de conduction. En comparaison avec le réflexe sacré obtenu sur le quadrant ventral du sphincter anal (nerf périnéal), le nerf rectal inférieur (quadrant dorsal), ne passant jamais par la fosse ischio-rectale, sert à étudier la conduction nerveuse dans la fosse ischio-rectale et par la même dans le canal d’Alcock. La comparaison de la réponse du réflexe sacré obtenue sur la quadrant dorsal du sphincter anal avec la réponse obtenue sur le muscle pubo-coccygien (nerf élévateur de l'anus), sert à étudier la conduction nerveuse dans la coulée infra-piriforme. Le nerf rectal inférieur ayant parfois sa propre racine et pouvant passant au-dessus du ligament sacro-épineux peut se comporter comme le nerf élévateur de l’anus.
Latence distale motrice du nerf pudendal[modifier | modifier le code]
La Latence distale motrice du nerf pudendal a été élaborée à l’hôpital St Mark à Londres par Swash en 1985. Il s’agit d’une électrode de stimulation bipolaire fixée sur l’index. Par voie rectale ou vaginale, l’électrode de stimulation est placée au niveau de l’épine sciatique. Une paire d’électrodes de recueil en surface est placée approximativement à 3 cm à la base de l’index.
Inconvénients de cette méthode[modifier | modifier le code]
La stimulation étant faite au niveau de l’épine sciatique, donc sous la coulée infra-piriforme, la latence distale motrice du nerf pudendal ne peut donc pas déceler une compression tronculaire du nerf pudendal qui se situerait dans la coulée infra-piriforme, siège de la majorité des compressions du nerf pudendal
La latence distale motrice du nerf pudendal peut être allongée sans pour autant confirmer le diagnostic de névralgie pudendale et être normale sans l’éliminer.
Traitement[modifier | modifier le code]
Le traitement peut faire appel à des médicaments efficaces sur les douleurs névralgiques (antidépresseurs tricycliques, inhibiteurs de la recapture de la sérotonine, anti-épileptiques), à des infiltrations écho-guidées ou scano-guidées[5] ou sous contrôle anatomique (anesthésiques locaux et corticoïde retard), à une prise en charge psychologique, voire parfois à une intervention chirurgicale (neurolyse ou décompression)[3]. Notons que les infiltrations écho-guidées permettent de cibler l'infiltration dans le site exact de la compression.
Techniques de décompression chirurgicale de nerf pudendal[modifier | modifier le code]
- Shafik en 1992 : voie périnéale en para-anal en suivant le nerf rectal inférieur pour ouvrir le canal d’Alcock. Cette technique est utilisée pour les incontinences anales d’origine nerveuse pudendale mais sans douleurs pelvi-périnéales
- Robert : voie d’abord trans-glutéale[6]. sectionne le ligament sacro-épineux
- Bautrant : voie trans-vaginale pour les femmes et trans-ischio-rectale pour les hommes, sectionne le ligament sacro-épineux
- Béco : voie d’abord identique à Shafik mais prolonge l’ouverture jusqu’au ligament sacro-épineux
- de Bisschop[7],[8] en 2009: voie périnéale para-anale, ouverture de la fosse ischio-rectale et de la coulée infra-piriforme, aidée par une sonde à ballonnet puis neurolyse du nerf pudendal et de ses collatérales au doigt. Ouverture du canal d’Alcock au doigt par voie rétrograde.
Notes et références[modifier | modifier le code]
- Note : du latin : pudendus « honteux »
- (en) Amarenco G, Savatovsky I, Budet C, Perrigot M. « Perineal neuralgia and Alcock's canal syndrome » Ann Urol (Paris) 1989;23(6):488-92.
- Chantal Maton. « Névralgie d’Alcock : un syndrome canalaire méconnu » La Revue de la Médecine Générale no 264 • juin 2009. p. 250-251.
- (en) Labat JJ, Riant T, Robert R, Amarenco G, Lefaucheur JP, Rigaud J. « Diagnostic criteria for pudendal neuralgia by pudendal nerve entrapment (Nantes criteria) » Neurourol Urodyn. 2008;27(4):306-10.
- J Puget, B Kastler, S Aubry, L Laborie, B Fergane, E Delabrousse, Z Boulahdour, B Parratte, « Infiltration scano-guidée en deux sites dans la névralgie pudendale », Journal de Radiologie, vol. 90, no 5 Part 1, , p. 577–582 (DOI 10.1016/S0221-0363(09)74023-5)
- M. Khalfallah, J.-J. Labat, R. Robert, T. Riant, M. Guérineau, R. Richardson et C. Deschamps, « Chirurgie de la névralgie pudendale par voie transglutéale », Pelvi-périnéologie, avril 2007, Volume 2, n° 1, pp 86-91
- E. de Bisschop, R. Nundlall « Décompression chirurgicale du nerf pudendal par voie périnéale à l’aide d’une sonde à ballonnet (Surgical decompression of pudendal nerve by transperineal approach using a probe with a small balloon) » J Gynecol Obstet Biol Reprod (Paris) 2011;40(3):225-30. DOI 10.1016/j.jgyn.2010.12.002
- (en) E. de Bisschop, R. Nundlall « Surgical decompression of pudendal nerve by transperineal approach using a balloon probe » American journal of medicine and medical sciences 2012;2(4):85-8.
Voir aussi[modifier | modifier le code]
Articles connexes[modifier | modifier le code]
Bibliographie[modifier | modifier le code]
- J.P. Spinosa, E. de Bisschop et al. « Les réflexes sacrés étagés dans l'étude de la névralgie pudendale (Sacral staged reflexes to localize the pudendal compression: an anatomical validation of the concept) » Rev Med Suisse 2006;2(84):2416-21.
- H. Le Tallec de Certaines et al. " Comparaison entre la latence distale motrice du nerf pudendal, la topographie de la douleur périnéale et le résultat d’infiltrations Analyse pour 53 patients";doi:10.1016/j.annrmp.2006.07.029 http://www.amap.asso.fr/documents/le_tallec_ann_read_med_phys_2007.pdf
- Nundlall de Bisschop R. « Intérêt de l’échodoppler pelvi-périnéal » 2006 http://www.pudendalsite.com/Dr-debisschop4.html
- (en) E. de Bisschop, R. Nundlall « Differential Staged Sacral Reflexes: Methodology and Normal Values from 51 Healthy Subjects and 134 Patients with Pudendal Neuralgia » Clinical Medicine and Diagnostics 2012;2(4):21-6.DOI: 10.5923/j.cmd.20120204.01
- E. de Bisschop et Al; EMG ; WHICH ONE AND WHY? Considerations regarding Pudendal Nerve Terminal Motor Latency (PNTML); 31th Annual meeting of the International Urogynecological Association (IUGA 2006) September 6-9 Athen Hilton - https://www.researchgate.net/publication/258995862_EMG_WHICH_ONE_AND_WHY_Considerations_regarding_Pudendal_Nerve_Terminal_Motor_Latencies_PNTML
- E. de Bisschop el Al; 35. La participation radiculaire et vertébrale dans certains dysfonctionnements du nerf pudendus – C. R. 1ères rencontres méditerranéennes d’actualités thérapeutiques réhabilitatives sur les dysfonctions du plancher pelvien – Marseille – 19-20-21 nov. 1999 - http://www.pudendalsite.com/Dr-debisschop2.html
- E. de Bisschop, R. Nundlall, Surgical Decompression of Pudendal Nerve by Transperineal Approach Using a Balloon Probe;American Journal of Medicine and Medical Sciences 2012, 2(4): 85-88 DOI: 10.5923/j.ajmms.20120204.05 - http://article.sapub.org/10.5923.j.ajmms.20120204.05.html